

-
QUEMADURA
Las quemaduras son la tercera causa de muerte por accidente en menores de 14 años y la segunda en menores de 4 años. Por ello es fundamental saber manejarlas e incluir la prevención de las mismas en las revisiones programadas del niño y cualquier otra ocasión que lo propicie1-5.
-
QUEMADURAS GRAVES. ESTABILIZACIÓN
En el caso de quemaduras graves que se atienden en el centro de salud, antes de derivar a un centro terciario, se debe estabilizar al paciente (secuencia ABCDE) (ver algoritmo RCP). En el manejo de un quemado se deben tener en cuenta, además, los siguientes aspectos:
-
Asegurar la vía aérea: intubación precoz si se sospecha síndrome inhalatorio secundario a edema (se desarrolla en las primeras 24 horas). Se debe sospechar en pacientes con signos de dificultad respiratoria, quemadura facial, cejas y pelos nasales chamuscados, esputo carbonáceo…
-
Si el paciente presenta cefalea, vómitos, confusión o vértigos hay que sospechar intoxicación por monóxido de carbono (CO) y administrar oxígeno al 100%.
-
Enfriamiento de la quemadura, para frenar la progresión de la lesión. Esta medida no está indicada cuando la extensión es muy grande, para evitar la hipotermia. Se puede hacer de dos maneras:
- Agua o suero 15/15/15/15: temperatura de 15 °C (el agua fría del grifo suele estar entre 8-18 °C), a 15 cm de la lesión, durante 15 minutos, con un ángulo de 15°. Posteriormente, cubrir la lesión con gasas secas. Proteger al paciente con una manta convencional o manta térmica
- Apósitos de hidrogel: se ponen sobre la lesión. Efecto traje de buzo (enfría la quemadura, pero no al paciente). El efecto dura 6 horas.
-
-
ANAMNESIS
En la anamnesis se deben recoger datos sobre la causa, el lugar donde se produjo la quemadura y el tiempo transcurrido hasta la atención en el centro de salud o el hospital. Las quemaduras térmicas son las más frecuentes en los niños y, dentro de ellas, las escaldaduras (65%). Otras causas de quemaduras y algunas peculiaridades se pueden ver en la Tabla 1. También se debe preguntar si había llamas en lugares cerrados (sospecha de inhalación de humo), si se han quemado materiales sintéticos como poliuretano, nylon o acrílicos (posible exposición a CO) o si se ha acompañado de caída (descartar otra lesión asociada a la quemadura).
Tabla 1. Etiología de las quemaduras
Agente
Tipo de quemadura
Agente causal
Peculiaridades
Físico
Térmica
Líquidos u objetos calientes, llama o vapor
Las más frecuentes. De ellas las más frecuentas son las escaldaduras: 65%
Eléctrica
Fogonazo, arco voltaico o eléctricas
Son quemaduras profundas. La SCQ no es indicativo del daño real. Se pueden asociar a lesiones por electrocución
Radiación
Luz ultravioleta, radiación nuclear
Las más frecuentes son las producidas por el sol
Frío
Temperatura menor de 0º y en zonas acras
Inhalación
Llamas, humos o vapor, tóxicos inhalados o CO2
Químico
Química
Sustancias ácidas o básicas (álcalis)
Los álcalis dejan lesiones más profundas y progresivas
Biológico
Seres vivos
Arañas, medusas, peces eléctricos o resinas
SCQ: superficie corporal quemada
-Cepillar si polvos químicos secos.
-Lavado abundante con agua tibia (30-60min).
-Cura oclusiva posterior (crema antiséptica o apósito hidrocoloide).
-
¿QUEMADURA ELÉCTRICA?
En las quemaduras eléctricas hay más lesión interna que externa. Pueden asociar arritmias, fracturas, rabdomiólisis o síndrome compartimental. Deben enviarse todas al hospital. Además, hay que vigilar a las 2-3 semanas porque la caída de la escara se puede asociar con hemorragia.
-
EXPLORACIÓN FÍSICA
El objetivo es conocer la gravedad de la lesión, pues esta condicionará el tratamiento y el nivel de atención médica (ambulatorio, hospitalario, hospital terciario). Para ello, hay que tener en cuenta la profundidad, la extensión y la localización de la quemadura.
-
PROFUNDIDAD
Según la capa de la piel que afecta la quemadura, esta tiene una apariencia determinada y una sensibilidad. En la Tabla 2 se describen la apariencia y sensibilidad según el grado de la lesión, y nos permite clasificarlas. El aspecto debe coincidir con la sensibilidad. En ocasiones, las ampollas no salen en las primeras horas. Si hay duda se debe evaluar la quemadura en 24 horas. Para valorar la sensibilidad se puede utilizar una aguja con o sin capuchón y comprobar si el paciente siente la presión/pinchazo sin mirar. Si lo hace la quemadura es superficial y si no, profunda. Si hay pelo en la lesión se puede traccionar. Si se desprende la quemadura es profunda y si no lo hace, superficial.Tabla 2. Clasificación de las quemaduras según profundidad de la lesión
Grado
Capa de piel
Causa
Apariencia
Dolor
Cura
Grado* I
Epidermis
Epidermis
Radiación UV (sol)
Escasa exposición
Eritema
Secas
Blanquea a la presión
Dolorosas
3-5 días
No deja secuelas
Conserva integridad de la piel
Grado IIA
Dérmica superficial
Epidermis
Dermis papilar (1/3 superior)
Escaldadura (derramado o salpicadura)
Exposición escasa
Piel color rojo o rosado
Ampollas
Húmeda/Exudado
Uñas, pelo, glándula sebácea y nervios intactos
Blanquean a la presión
Dolor ante calor o aire
7-21 días
Cicatriz leve
Grado IIB
Dermis profunda
Epidermis
Dermis papilar y reticular sin afectar apéndices profundos
Escaldadura (derramado)
Fuego
Aceite
Grasa
Color pálido/blanco o parcheado
Sequedad de piel (textura más firme).
Ampollas secas o rotas, o de rotura fácil
Puede dañar uñas, pelo, glándula sebácea y nervios
No blanquean a la presión
Solo dolor a la presión
3-4 semanas
Cicatriz hipertrófica
Grado III
Espesor total
Epidermis, dermis e hipodermis pudiendo llegar a músculo y hueso
Escaldadura (inmersión)
Fuego
Vapor
Aceite
Grasa
Química
Eléctrica
Color blanco grisáceo.
Piel acartonada: escara blanquecina, amarilla o marrón, dura y seca
Dolor a la presión profunda
Quedan secuelas, precisan injertos
*No se incluyen en la estimación de la superficie corporal quemada
-
EXTENSIÓN
Hay varios métodos para medir la extensión de la quemadura. El más recomendado es el de Lund y Browder (Figura 1). Otro método para calcular la extensión de la lesión en niños de forma rápida, aunque menos precisa, es la regla de la palma de la mano. En esta regla se considera que la mano del niño (incluidos los dedos) equivale a un 1% de la superficie corporal. El cálculo consiste en extrapolar ese 1% de la mano del niño afectado, a la mano del que evalúa, y desde ahí a la superficie corporal quemada. La extensión equivale a cuantas veces cabe dentro de la lesión ese 1% extrapolado a la mano del que evalúa (Figura 2).
Figura 1. Tabla de Lund y Browder.Cálculo de extensión de superficie corporal quemada (SCQ)
Gráfico de la regla modificada de los 9 para pediatría
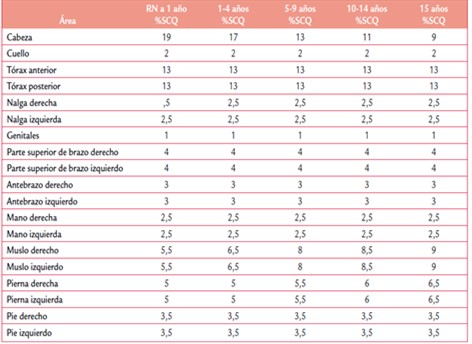
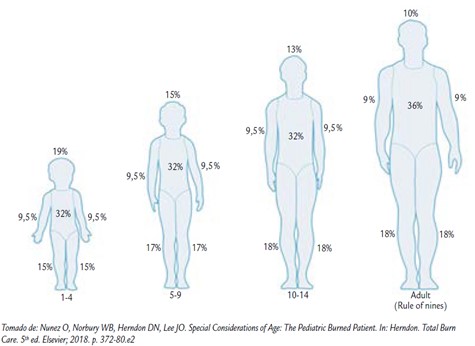

Figura 2. Regla de la palma de la mano.
-
LOCALIZACIÓN
La quemadura se considera más grave si se localiza en cara, cuello, manos, pies, zona genital o zonas de flexión. Además, se incluyen en este grupo las quemaduras circunferenciales. En ninguna de ellas se considera la extensión para valorar la gravedad y se deben derivar al hospital.
Atención en
CENTRO DE AP
Derivar a URGENCIAS HOSPITALARIAS
Derivar a un HOSPITAL ESPECIALIZADO EN QUEMADURAS
QUEMADURAS ESPECIALES
Químicas: irrigar con suero tibio 30-60 min. Desbridar ampollas siempre.
Por frío: clasificación igual que las de calor. Recalentar tras estabilización. En quemaduras locales, aplicar la inmersión en agua a 37° en periodos de 20 min
- Valorar el dolor mediante escala adecuada
- Tratamiento:
LEVE: paracetamol o ibuprofeno
MODERADO: metamizol o ibuprofeno
GRAVE: morfina
Agua potable o suero fisiológico con jabón suave
NO usar antisépticos
-
SEDOANALGESIA
La elevación de la extremidad por encima del nivel cardiaco disminuye el edema y el dolor. El tratamiento analgésico se necesita hasta la epitelización de la lesión. Debe administrarse pautado los primeros días y posteriormente ofrecerlo a demanda. Durante las curas puede precisar sedación.
-
LIMPIEZA
En la limpieza de la quemadura no está indicado utilizar los antisépticos habituales, pues pueden interferir con la cicatrización. Solo se deben utilizar si hay un riesgo elevado de contaminación y aclararse después con agua abundante4. En las revisiones posteriores solo se debe utilizar agua o suero templado (30-32 °C).
-
MANEJO DE AMPOLLAS
-
No tocar: ampollas íntegras con líquido claro <6 mm o de piel gruesa.
-
Retirar de forma estéril: ampollas íntegras con líquido turbio o rotura con facilidad, extensas o de piel fina.
-
Retirar el tejido necrótico: ampollas rotas.
-
- Sulfadiazina argéntica o bacitracina[L]
- Apósitos[M]
- Vendas[N]
-
SULFADIAZINA ARGÉNTICA O BACITRACINA
El objetivo es evitar la infección y favorecer la epitelización. No se recomienda el uso de antibióticos tópicos de rutina en quemaduras de primer grado. El de elección es la sulfadiazina argéntica (Silvederma®, Flamazine®). Está contraindicada en menores de 2 meses, prematuros, embarazadas y madres lactantes. Debe retirarse en la fase de reepitelización, pues puede interferir con el cierre de la herida. Otra opción es la bacitracina (Tulgrasul®), indicada en hipersensibilidad a la sulfadiazina o en zonas expuestas. NO se debe poner en zonas extensas y tiene las mismas contraindicaciones que la sulfadiazina.
-
APÓSITOS
El objetivo de los apósitos es evitar el dolor, la infección, absorber el exudado y favorecer la cicatrización. La elección depende del grado de quemadura:
-
Primer grado: no precisan tratamiento tópico específico. Solo hidratación y tratamiento del dolor. No utilizar corticoides (contraindicados).
-
Segundo grado superficial: gasas con parafina con o sin antibiótico. Si superficie extensa: apósitos hidrocoloides con plata.
-
Segundo grado profundo o tercer grado: apósitos hidrocoloides con plata o biosintéticos y antibióticos.
Los apósitos biosintéticos se retiran a los 3-5 días. Si al retirarlo está pegado no forzar. Si no se puede retirar añadir la siguiente cura encima.
-
-
VENDAS
Se pueden poner compresas o gasas sobre el apósito o añadir un vendaje compresivo, aplicado de distal a proximal para que no comprometa la circulación, o sujeción con mayas para evitar que se desprenda la cura.
-
ANTIHISTAMÍNICOS
La fase de reepitelización se acompaña de prurito que desaparece al curarse la lesión. Se puede pautar hidroxicina (>1año; Atarax®), dexclorfeniramina (>2 años; Polaramine®) o cetirizina (>2 años) a dosis habituales.
-
VACUNA TÉTANOS
La vacuna del tétanos estaría indicada en heridas no superficiales y niños no vacunados, o bien vacunados, pero con la última dosis >5-10 años (Tabla 3).
Tabla 3. Indicaciones de vacunación del tétanos en quemaduras y heridas
Herida limpia
Herida tetagénica+
Vacuna Td
IG†
Vacuna Td
IG†
Desconocido o < 3 dosis
Sí*
No
Sí*
Sí
3-4 dosis
Solo si última dosis ≥10 años
No
Solo si última dosis ≥5 años
Solo alto riesgo**
≥ 5 dosis
No
No
Solo si última dosis ≥10 años
Solo alto riesgo**
*Completar la vacunación
+Herida tetagénica: tejido desvitalizado, herida punzante, cuerpo extraño, fractura abierta, mordedura, congelación, sepsis sistémica, cirugía en > 6 h.
**Herida de alto riesgo: inmunodeprimidos, adictos a drogas por vía parenteral, mucho tejido desvitalizado
†IG: Inmunoglobulina antitetánica, 250U independientemente del peso o edad. Utilizar IGIV si no estuviera la IAT disponible. Se administrarán 2 dosis si >24 horas, >90 kg, quemaduras, fractura abierta, herida infectada
Fuente: Miguez Navarro MC. Manual de síntomas/signos guía en urgencias de Pediatría. Ergón 2022. 2.ª Edición (ISBN: 978-84-18576-50-8).
-
SEGUIMIENTO
Se deben hacer curas periódicas cada 24-48 horas según la profundidad y la crema utilizada (sulfadiazina argéntica cada 24 horas). Si se utilizan los apósitos sintéticos, se inicia la cura a partir del 5.º día. Si no son necesarias curas, se recomienda una revisión a la semana hasta la reepitelización. Una vez reepitelizada, se debe hidratar la zona de la lesión (aloe vera, rosa mosqueta, Nivea®, vaselina, aceite mineral...) y emplear protección solar durante el día al menos 6 meses.
