-
ANAMNESIS
El ojo rojo es uno de los motivos de consulta más habituales, siendo su etiología muy variada e incluso potencialmente grave para la visión en algunos casos. Por ello es fundamental realizar una correcta anamnesis para orientar el diagnóstico1. Se deben recoger los siguientes datos: forma de inicio y duración del cuadro, uni- o bilateralidad, presencia de dolor, episodios previos, alteración de la visión, trauma previo, uso de lentes de contacto y enfermedades previas.
agudeza visual
Hiperemia ciliar[E]
fluoresceína[I]
-
TEST DE LA FLUORESCEÍNA
Consiste en la instilación de colirio de fluoresceína y la posterior valoración con luz azul cobalto observando si presenta tinción en caso de defecto epitelial; o si por el contrario no tiñe, lo que indica que no hay tal defecto epitelial.
-
HIPEREMIA CILIAR
También denominada periquerática. Es la hiperemia de los vasos epiesclerales y conjuntivales profundos formando un anillo alrededor de la córnea.
corneal[J]
-
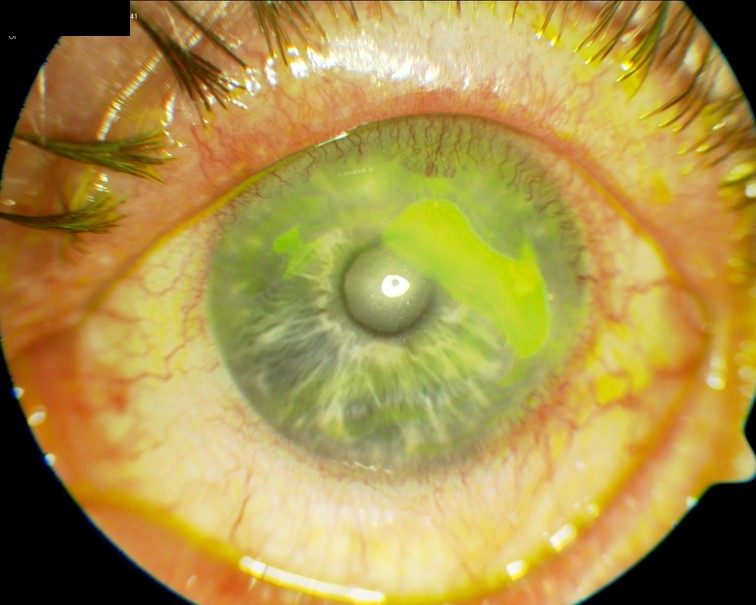
QUERATITIS/ÚLCERA CORNEAL
Inflamación corneal caracterizada por dolor, fotofobia, lagrimeo, blefaroespasmo e hiperemia ciliar1,5. Muy importante en estos casos preguntar por posible trauma asociado y si son usuarios de lentes de contacto. A la exploración observamos tinción con fluoresceína de la zona de la lesión y habrá que descartar la presencia de cuerpos extraños, incluyendo para ello la eversión de tarsos (Figura 1). Estos pacientes deben ser remitidos al oftalmólogo, salvo en caso de una leve erosión corneal que inicialmente puede tratar y seguir el pediatra aplicando pomada antibiótica 3 veces al día.
lagrimal[C]
fenilefrina[F]
-
HIPOSFAGMA
También denominado hemorragia subconjuntival. Se trata del acúmulo de sangre, de manera brusca e indolora, por la rotura de un vaso conjuntival1. Puede ser espontáneo, asociado a enfermedades sistémicas (por ejemplo, discrasias sanguíneas o coagulopatías) o a traumatismos (en este caso descartar siempre herida penetrante). Es un cuadro unilateral y autolimitado (1-2 semanas) que no requiere tratamiento (si asociado a enfermedades sistémicas tratar la causa), ni derivación al oftalmólogo salvo que asocie herida penetrante.
-
PATOLOGÍA VÍA LAGRIMAL
Las obstrucciones congénitas de la vía lagrimal se caracterizan por presentar epífora y secreciones mucosas (se observa reflujo mucoso por el punto lagrimal a la presión del saco lagrimal). Aunque en muchos casos se presentan con ojo blanco, pueden asociar conjuntivitis de repetición o dacriocititis aguda (infección aguda del saco lagrimal). El tratamiento consiste en masajes del saco lagrimal y si existe sobreinfección asociar colirios antibióticos. La mayoría de los casos (90%) se resuelven de manera espontánea, por lo que se derivará al oftalmólogo si persiste la patología a partir de los 6-12 meses de edad2.
-
TEST DE FENILEFRINA
Consiste en la instilación de 1 gota de colirio de fenilefrina (vasoconstrictor tópico) y valorar al paciente a los 5-10 minutos para ver si se ha producido el blanqueamiento o no de la hiperemia conjuntival que presentaba. Es de utilidad realizarlo en casos recidivantes o refractarios al tratamiento y en aquellos pacientes donde se dude el diagnóstico diferencial con la escleritis, que es una patología de mayor gravedad.
-
CONJUNTIVITIS
Se presentan como hiperemia conjuntival y secreciones asociado a sensación de cuerpo extraño, pero sin dolor ni pérdida de visión. La afectación generalmente es bilateral, pero en algunos casos asimétrica. Según el tipo de secreción podemos orientar el tipo de conjuntivitis2,3. Las bacterianas presentan secreciones purulentas. Las víricas (que son las más frecuentes) son acuosas, pudiendo asociar adenopatía preauricular y síntomas de vías respiratorias altas. Las alérgicas tienen secreciones mucosas, su síntoma principal es el picor y asocian con frecuencia atopia. Las irritativas se asocian a exposición solar y cloro de piscinas en período estival; y otros irritantes como ambientes contaminados o con humo o la presencia de ojo seco. Son frecuentes, autolimitadas, leves y presentan secreción acuosa. Pueden ser focales en lugar de afectar a toda la conjuntiva y carecen de reacción folículo-papilar en la conjuntiva tarsal, a diferencia de lo que sucede en las demás conjuntivitis. Mención especial merecen las conjuntivitis neonatales (aquellas que se producen en el primer mes de vida) por su etiología relacionada con patógenos potencialmente agresivos, como el gonococo, que se presenta con abundantes secreciones; o la Chlamydia, con menor secreción y formación de pseudomembranas. El tratamiento en las conjuntivitis bacterianas y víricas consiste en lavados frecuentes con suero fisiológico. La mayoría de estas conjuntivitis son autolimitadas, pero el uso de antibioterapia (colirio antibiótico de amplio espectro cada 6-8 h) limita la duración y gravedad4 y en las víricas evita las sobreinfecciones. Si no responden al tratamiento en 7-10 días o bien presentan membranas en tarsos o alteraciones corneales se deben derivar al oftalmólogo. En las conjuntivitis alérgicas se administra colirio antihistamínico 2 veces al día y en casos más severos o no respondedores derivar al oftalmólogo para tratamiento con corticoides o inmunosupresores.
-
EPIESCLERITIS
Es la inflamación de los vasos epiesclerales superficiales. Se presenta con dolor leve sin secreciones ni alteración de la visión. Puede ser sectorial o difusa. En la mayoría de los casos es un cuadro autolimitado (2-3 semanas). Hasta en un 30% de los casos puede estar asociado a enfermedades sistémicas y procesos inflamatorios1, por lo que si se repite el episodio o se prolonga su clínica en el tiempo se debe derivar al oftalmólogo.
-
ESCLERITIS
Es la inflamación de los vasos epiesclerales profundos y de los de la esclera. Se trata de un cuadro grave extremadamente raro en la infancia. A diferencia de la epiescleritis se presenta como un ojo rojo azulado o violáceo, que no blanquea con la fenilefrina, muy doloroso y que además puede asociar alteración de la visión o de los movimientos oculares entre otros síntomas si también se afecta el polo posterior5. Se debe derivar siempre al oftalmólogo.
-
UVEÍTIS
Inflamación del tracto uveal. Según que estructuras se afecten pueden clasificarse en uveítis anteriores (inflamación del iris o cuerpo ciliar), intermedias (la localización primaria de la inflamación está a nivel del cuerpo ciliar), posteriores (puede afectar a la coroides, retina y cuerpo vítreo) o panuveítis (afecta a toda la úvea). La etiología puede ser inflamatoria, traumática, infecciosa o tumoral. Se caracterizan por hiperemia ciliar, fotofobia consensuada (fotofobia en el ojo patológico al iluminar el ojo sano) con miosis o irregularidad pupilar, dolor y en ocasiones visión borrosa2. Se trata de una patología rara en la infancia y que pocas veces cursa con el cuadro clínico anteriormente descrito. Así, las uveítis anteriores pediátricas, cuya principal causa es la artritis idiopática juvenil6, cursan generalmente con ojo blanco y son asintomáticas hasta que desarrollan complicaciones oftalmológicas. En la infancia la presencia de ojo rojo y uveítis debe orientar más hacia una uveítis posterior o panuveítis. Se debe derivar siempre al oftalmólogo.
-
GLAUCOMA
Se trata de una enfermedad poco frecuente en la infancia. La mayoría de los glaucomas pediátricos son congénitos primarios y se presentan con la triada clásica7: epífora, fotofobia y blefaroespasmo (de ahí que los casos leves puedan diagnosticarse erróneamente como una obstrucción de la vía lagrimal). Si no son diagnosticados, el estiramiento corneal conduce a su edematización y aumento del diámetro corneal. Sin embargo, los glaucomas secundarios cuya etiología puede ser muy diversa (traumática, inflamatoria, farmacológica, asociada a enfermedades sistémicas, tumoral…) pueden manifestarse con un cierre angular y presentar un ojo rojo doloroso con midriasis arreactiva. En todos los casos se deben derivar al oftalmólogo.
-
DERIVACIÓN AL OFTALMÓLOGO
El ojo rojo es un motivo de consulta habitual y aunque en su mayoría se tratan de casos benignos y autolimitados, algunos pueden asociar patologías más graves y comprometer la visión y el globo ocular. Se deben considerar los siguientes signos de alarma para derivar al oftalmólogo2: disminución o alteración de la agudeza visual, dolor ocular, anomalías pupilares, alteración de la transparencia corneal, fotofobia y falta de respuesta al tratamiento.