

TRATAMIENTO DEL DOLOR AGUDO EN PEDIATRIA DE ATENCIÓN PRIMARIA[A]
-
El dolor se define como “una experiencia desagradable, sensorial y emocional, asociada a una lesión real, o potencial, que se describe como daño” (Chapman). El dolor en el niño se ha menospreciado durante mucho tiempo. Es raro encontrar publicaciones que hagan referencia al mismo antes de los años 80. Ahora sabemos que el niño es capaz de sentir dolor desde las 24-30 semanas de gestación. En los últimos años la valoración y tratamiento del dolor ha sido un objetivo claro en los servicios de pediatría hospitalarios y, de forma más reciente, en las consultas de pediatría de atención primaria. En este algoritmo nos centraremos en el tratamiento del dolor agudo
Al hablar del dolor en el niño, no solo debemos tener en cuenta el componente físico. Se sabe que la percepción del dolor, además de ser un fenómeno biológico, se ve influenciada también por aspectos psicológicos y del entorno infantil (culturales y sociales), que repercuten y modulan la sensación nociceptiva, por lo que una misma situación puede provocar reacciones dolorosas diferentes.
-
La historia clínica y exploración física debe orientarse a localizar la causa del dolor, para instaurar un tratamiento etiológico adecuado, además del tratamiento analgésico. En la anamnesis deben quedar reflejadas la localización (área anatómica, y se localizado, irradiado…), tiempo evolución, las características (punzante, opresivo…), la intensidad del dolor ( para lo que se utilizarán las escalas de dolor adecuadas según la edad) y si es posible su origen (hace referencia al origen etiopatogénico del dolor del paciente, que depende de donde se inicia el dolor: dolor neuropático: dolor iniciado o causado por una lesión o disfunción primaria en el sistema nervioso; dolor nociceptivo somático: el origen es por daño o estímulos de receptores nociceptivos situados en las membranas de la piel, mucosas, músculos, huesos, articulaciones, ligamentos, tendones, vasos sanguíneos o fascias; dolor nociceptivo visceral: aquel dolor cuyo origen es por daño o estímulos de receptores nociceptivos situados en las vísceras u órganos; dolor psicógeno o dolor mixto)
-
La cuantificación del dolor en el niño es mucho más difícil que en el adulto. La información sobre el mismo no es capaz de transmitirla la familia ni los cuidadores y debe participar de alguna manera el niño. Es lo que se llama “autoinformes”, que se consideran la medida más fiable y válida del dolor en pediatría, siempre que el medio para obtenerlos sea adecuado a la edad del paciente. En general, debido a esta dificultad, se suele aconsejar el uso de varios instrumentos de medida para evitar sesgos y errores en el tratamiento. Durante la infancia hay distintas formas de medir el dolor que dependen de las capacidades del niño para expresarlo. En general se consideran tres etapas: 0- 3 años (comunicación no verbal); 3-7 años (comunicación verbal pero no son capaces de cuantificar el dolor) y mayores de 7 años (tiene capacidad de cuantificar el dolor). Las escalas que se utilizan en la infancia están validadas para la medición del dolor agudo, pero no del crónico, y en niños sin retraso psicomotor. No debemos olvidar que en ocasiones el niño miente en relación al dolor por miedo. Las edades de uso de cada método son orientativas. En ocasiones es bueno combinar varios métodos. Si se duda de la valoración se aconseja pasar a las escalas del grupo de edad inferior. Los métodos conductuales se pueden utilizar en niños mayores con alteración del nivel de conciencia o en niños con retraso psicomotor.
-
A esta edad el niño no es capaz de reflejar cuánto le duele. Expresa su sensación de dolor.
-
Entre 3-7 años el niño nos puede expresar cuánto le duele, pero no es capaz de diferenciar entre él y su entorno y no define el dolor, solo lo representa como una cosa.
-
A esta edad ya nos puede contar cuánto le duele, hablan del dolor como una sensación, pero no son capaces de describirlo con palabras
Métodos conductuales[E]
- FLACC[E1]
- OPS[E2]
Métodos autoevaluativos[G]
- Escala facial de Wong Baker[H]
- Escala de caras revisada (FPSr)[H1]
- Escala visual analógica del color[I]
Métodos autoevaluativos[G]
- Escala visual analógica (EVA)[K]
- Escala verbal numérica (EVN)[L]
-
Los métodos conductuales sirven para cualquier edad, aunque se suelen utilizar en menores de 3 años, en niños en etapa verbal pero no colaboradores y niños con retraso psicomotor. Deben realizarse en un ambiente lo más relajado posible, previo a cualquier manipulación dolorosa y en presencia y con apoyo de los padres. Tienen en cuenta: la expresión facial, movimientos del cuerpo, capacidad de consolación y características del llanto. Las más utilizadas son la escala de FLACC (ver Tabla 1) y la OPS (Pediatric Objetive Pain Scale) (ver Tabla 2), que combina cambios conductuales y fisiológicos, y con ello aumenta el valor de la medición.
-
En los métodos autoevaluativos el niño puede elegir la medida que refleja mejor su dolor. Solo se puede utilizar en etapa verbal y en niños colaboradores (en general >3 a). El autoinforme es generalmente la medida más fiable para valorar el dolor, siempre que se usen instrumentos adecuados.
-
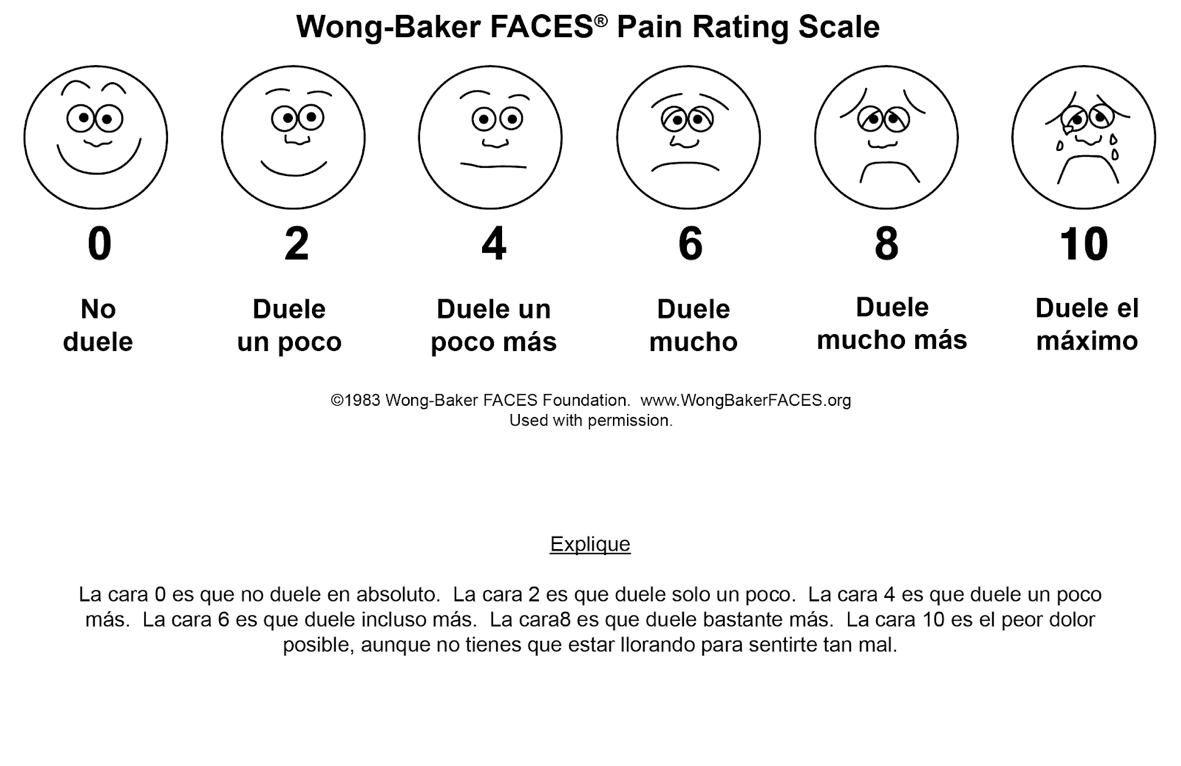
Compuesta por 6 caras cada una con una puntuación de 0-10 (Figura 1). Se explica al niño lo que significan las caras extremas (sin dolor y muchísimo dolor) y se le pide que valore su dolor indicando cuál es la cara que mejor le representa. Esta escala ha sido validada en España en niños entre 5-12 años y se ha demostrado su correlación con la Escala Analógica Visual, lo que permite utilizarla para valorar el dolor en preescolares en los servicios de urgencias. Existen varias escalas de caras con mínimas variaciones, entre ellas destacar la escala de caras revisada (FPSr) (Figura 2). Se trata de una escala validad y es referente en estudios de dolor.
-
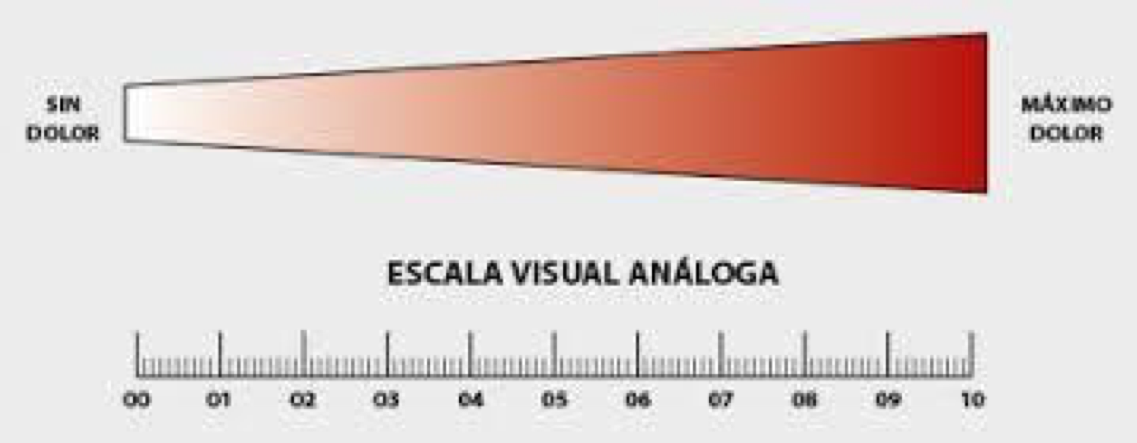
Es una escala que puede utilizarse en niños de 3 a 7 años en la que el paciente es capaz de cuantificar el dolor en una escala impresa de colores (Figura 3). Está validada en España para niños de entre 5-17 años. Se explica al niño lo que significan los colores extremos (sin dolor y muchísimo dolor) y se le pide que valore su dolor indicando cuál es el color que mejor le representa.
-
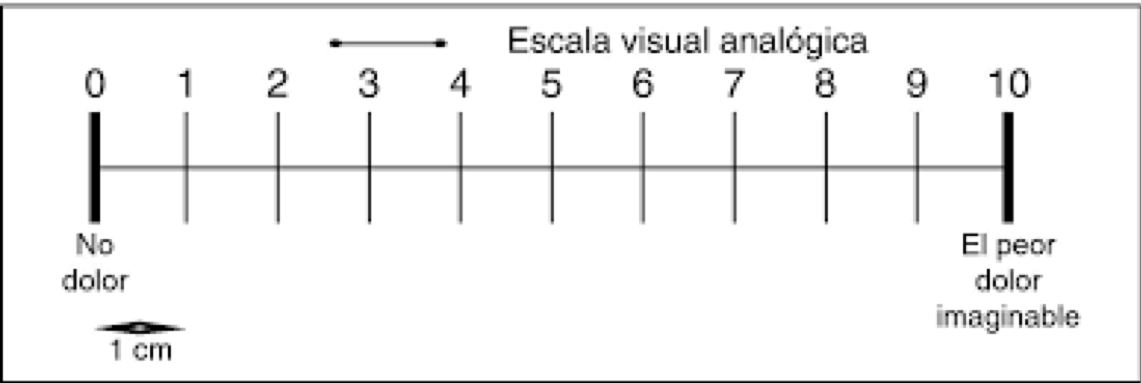
La EVA es una línea de 10 cm (Figura 4). A uno de los lados se sitúa “no dolor” y en el otro “el peor dolor imaginable”. Comprobar que el niño entiende la escala y pedir que sitúe su dolor en la línea. Existe evidencia de su correlación con las escalas conductuales.
-
La prueba consiste en que el paciente cuantifique su dolor de forma verbal en una escala numérica de 0 a 10. Se explica que el “0” es ausencia del dolor, y el 10 es el dolor más fuerte imaginable (se puede ofrecer una comparación: por ejemplo, como si te hubiera pasado un camión por encima) Es la más valorable en adultos. En niños se puede utilizar a partir de los 7 años, si existe buen nivel cognitivo. Se ha validado para niños entre 8 y 17 años, pero no es intercambiable con la EVA
-
Tabla 1. Escala de FLACC (Face, Leg, Activity, Cry, Consolability) (1 mes a 4 años)
CATEGORIA
0
1
2
Expresión facial
Cara relajada
Expresión neutra
Mueca o fruncimiento del entrecejo
esporádicos; niño retraído
Mandíbula tensa o temblor del mentón
Piernas
Posición normal, relajada
Incómodo, inquieto, tenso
Pataleo o elevación
de las piernas
Actividad
Tranquilo,
se mueve normal
Se retuerce, se dobla sobre abdomen encogiendo piernas, se balancea, tenso
Cuerpo arqueado, rigidez o
movimientos espasmódicos
Llanto o voz
No llora ni está quejoso
Gemidos, lloriqueos
Llanto continuo, gritos,
quejas frecuentes
Capacidad de
consuelo
Tranquilo, relajado
Se tranquiliza con la voz, si se toca o si se abraza
Difícil de consolar
o tranquilizar
0: sin dolor; 1-2: dolor leve; 3-5: dolor moderado; 6-8: dolor intenso; 9-10: máximo dolor imaginable
-
Tabla 2. Escala de OPS (Pediatric Objetive Pain Scale)
PARÁMETRO
VALORACIÓN
PUNTUACIÓN
Tensión arterial sistólica
Aumento < 10% del basal
Aumento 10-20% del basal
Aumento > 20% del basal
0
1
2
Llanto
No
Consolable
No consolable
0
1
2
Movimientos
Relajado, tranquilo
Inquieto
Muy agitado, rígido
0
1
2
Agitación
Dormido y/o tranquilo
Furioso, pero se calma
Histérico, sin consuelo
0
1
2
Quejas de dolor
Dormido o contento
No localiza dolor
Localiza dolor
0
1
2
0: sin dolor; 1-2: dolor leve; 3-5: dolor moderado; 6-8: dolor intenso; 9-10: insoportable
-
FIGURA 1: Escala facial de Wong Baker
-
FIGURA 2: Escala de caras revisada (FPS-R)
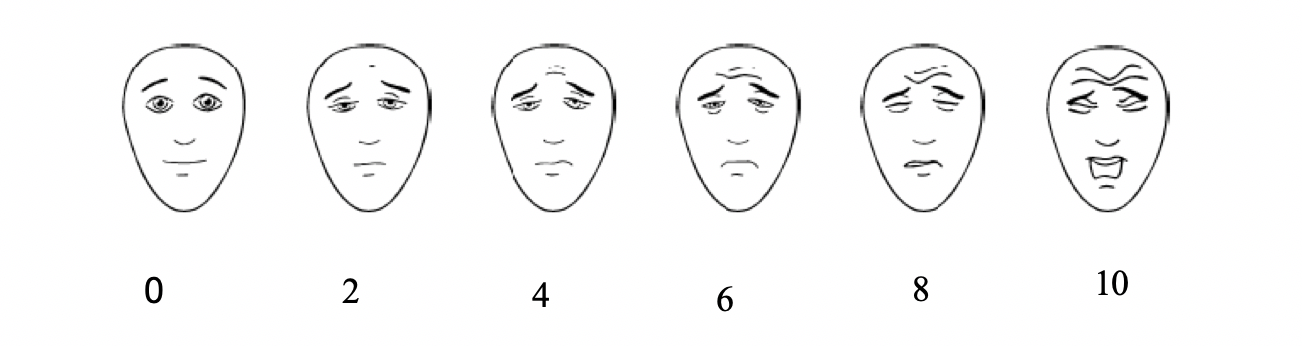
Escala del dolor con caras – Revisada (FPS-R)
En las instrucciones que siguen, utilice la palabra "daño" o "dolor" según sea la forma más adecuada para cada niño/a.
"Estas caras muestran cuánto dolor puedes tener tú. Esta cara [señalar la cara que está más a la izquierda del niño/a] no muestra dolor. Las caras muestran más y más dolor [señalar cada una de las caras de izquierda a derecha] hasta llegar a ésta [señalar la cara que está más a la derecha del niño/a] que muestramuchísimo dolor. Apunta la cara que muestre cuánto dolor has tenido [cuánto dolor tienes ahora]."
Asigne una puntuación a la cara que ha seleccionado. Contando de izquierda a derecha sería 0, 2, 4, 6, 8, o 10, de manera que "0" significa "ningún dolor" y "10" significa "muchísimo dolor". No se deben usar palabras como "contento" y "triste". El objetivo de esta escala es medir cómo se siente el niño en su interior, no la apariencia externa de su rostro.
Uso autorizado. International Association for the Study of Pain (IASP) ©2001 es titular del copyright de FPS-R. Este material se puede fotocopiar siempre que se utilice con fines clínicos, educativos, de investigación y no comerciales. Para la reproducción de FPS-R en revistas, libros o páginas web, o para cualquier uso comercial de la escala, solicite autorización online de IASP en esta dirección www.iasp-pain.org/FPS-R.
Fuentes. Hicks CL, von Baeyer CL, Spafford P, van Korlaar I, Goodenough B. The Faces Pain Scale – Revised: Toward a common metric in pediatric pain measurement. Pain 2001;93:173-183. Bieri D,
Reeve R, Champion GD, Addicoat L, Ziegler J. The Faces Pain Scale for the self-assessment of the severity of pain experienced by children: Development, initial validation and preliminary investigation for ratio scale properties. Pain 1990;41:139-150.
-
FIGURA 3: Escala visual analógica del color
-
FIGURA 4: Escala visual analógica (EVA)
-
El dolor produce cambios fisiológicos en el organismo, que incluyen cardiovasculares (aumento de la frecuencia cardiaca, y la tensión arterial), respiratorios (taquipnea) endocrinos (aumento de catecolaminas, cortisol y glucagón, y se produce hiperglucemia y acidosis láctica) y neurovegetativos (cuadros vasovagales). Estos síntomas nos pueden servir para valorar el dolor en niños pequeños, que no saben comunicarse, y se incluyen en las escalas objetivas de medición del dolor. Los métodos fisiológicos son poco útiles en la práctica diaria. Se pueden utilizar a cualquier edad. En la práctica, cuando se utilizan se hace junto a métodos conductuales (Tabla 3)
-
Tabla 3. Métodos fisiológicos-conductuales de valoración del dolor
Parámetro
Variación
Puntos
Frecuencia Cardiaca
Aumenta > 20%
Aumenta > 30%
Aumenta < 40%
0
1
2
Presión arterial
Aumenta > 10%
Aumenta > 20%
Aumenta < 40%
0
1
2
Llanto
Sin llanto
Llora paro responde al os mimos
Llora y no responde a los mimos
0
1
2
Movimientos
Sin movimientos no habituales
Está inquieto
Está muy exaltado
0
1
2
Agitación
Permanece dormido
Agitación leve
Está histérico
0
1
2
Postura (para 2-3 años)*
Impasible
Flexiona piernas y muslos
Se agarra al sitio del dolor
0
1
2
Verbaliza el dolor (< 2 años)*
Permanece dormido
No puede localizarlo
Puede localizarlo
0
1
2
0: sin dolor; 1-2: dolor leve; 3-5: dolor moderado; 6-8: dolor intenso; 9-10: insoportable
*Se utiliza la de la postura o a la verbalización del dolor según edad del paciente, solo una. Puntuación final total 10
-
Según el resultado de los métodos aplicados clasificaremos el dolor en leve/ moderado/ grave. También se debe diferenciar el dolor agudo del crónico. Para el dolor agudo: se eligen los fármacos efectivos en función de la intensidad y características inflamatorias o no del dolor. Para el dolor crónico: se debe utilizar el fármaco menos potente que fue eficaz en el episodio previo. Los fármacos aconsejados según el grado de dolor se muestran en la Tabla 4. La dosificación de esos fármacos en la Tabla 5.
Para la analgesia sistémica se debe utilizar la vía de administración más simple y menos dolorosa: la vía oral es la primera opción en dolor leve moderado; la vía intramuscular (IM ) está indicada cuando no se puede canalizar una vía o administra por vía oral; la vía intravenosa evita la variabilidad de absorción y el tiempo necesario para iniciar la acción; la vía Intranasal es muy eficaz debido a la gran superficie y alto flujo sanguíneo, permite rapidez en el inicio de la acción, dependiente de las características del fármaco (mejor si se administra con atomizador); Vía mucosa (transmucosa, sublingual o rectal): solo viable para algunos fármacos, permite el paso directo a sangre.
(*) La web de Algoritmos diagnósticos de la AEPap no se hace responsable de los posibles errores y efectos/eventos adversos que puedan producirse en los pacientes durante la realización de dichos procedimientos tras la consulta de este documento. Desde el grupo de trabajo que lo ha realizado se recomienda que siempre, en caso de duda, se consulte la información existente en los documentos elaborados tanto por la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) como los que puedan existir en su propia institución
-
Tabla 4. Tipo de fármaco según escala del dolor
DOLOR LEVE
DOLOR MODERADO
DOLOR SEVERO
Ej:cefalea, otitis, faringitis, mialgias, contusiones, ira, odontalgia
Ej: artralgias, celulitis, otitis, traumatismo menor osteoarticular
Ej: dolor abdominal cólico, cefalea, odontalgia, quemaduras poco extensas, cólico renal,
Ej: celulitis, artralgias, pielonefritis traumatismo osteoarticular moderado
Ej: quemaduras extensas, politraumatismo grave, abdomen agudo, drepanocitosis, postoperados, oncológicos
No inflamatorio
Inflamatorio
No inflamatorio
Inflamatorio
No inflamatorio
Inflamatorio
Paracetamol(vo)
Ibuprofeno (vo)
Paracet+cod1 (vo)
Ibuprof+cod1 (vo)
Cloruro mórfico (iv)
Metamizol (vo,iv)
Naproxeno (vo)
Fentanilo (iv)
Tramadol2 (vo)
Ketoprofeno
± Metamizol IV3
± Ketorolaco IV3
Codeína (vo)
Diclofenaco (vo,vr)
Metamizol (iv)
Ketorolaco (vo, iv)
<5 a: ibuprofeno (vo)
(7.5-10mg/kg/D)
Vía oral
Vía oral. Si no funciona usar vía IV. No IM por dolorosa
Vía intravenosa
1 Si se asocia la codeína al paracetamol o al ibuprofeno para aumentar el efecto analgésico.
2 Efecto similar a la codeína (10 veces menor que la morfina)
3 En dolor severo se puede comenzar el tratamiento con metamizol IV o Ketorolako IV y si no se controla el dolor pasar a un opiáceo
4 Si presenta un dolor insoportable comenzar con un opioide, que asociados a metamizol o ketorolaco mejoran la calidad de la analgesia y permiten reducir la dosis de opioides
vo= via oral; iv= intravenoso;
-
Tabla 5. Dosis de fármacos sistémicos3 (!)
FÁRMACO
DOSIS
INDICACIÓN
CONTRAINDICACIONES EF SECUNDARIOS
Paracetamol1
■ Oral:
RNT<10 ddv: 10-15 mg/kg/dosis cada 6 horas (máx. 60 mg/kg/día
RNT >10ddv y niño > 1mes:10-15 mg/kg/dosis cada 4-6 horas (máx. 90 mg/kg/día o 4 g/d)
■ Intravenoso:
< 10 kg: 7,5 mg/kg/cada 6 h (max 30 mg/kg/d)
> 10 kg: 15 mg/kg/dosis (max 60 mg/kg/día)
cada 4-6 h (máx. 60 mg/kg/día o 3 g/día)
Dolor leve/moderado no inflamatorio
Se puede usar en dolor severo asociado a opiáceos por efecto sinérgico
■ Hepatopatía de cualquier origen
■ Alergia o hipersensibilidad
Ibuprofeno1
■ Oral: 5-10 mg/kg/dosis
cada 6-8 horas (máximo
40 mg/kg/día o 400 mg/dosis)
Dolor leve/moderado,
sobre todo, con
características inflamatorias
■ Alergia o intolerancia
■ Ver AINE2
■ Menores de 3 meses: no recomendado
■ No IV por riesgo de hipotensión
■ Alerta AEMPS dosis altas1
Codeína
■ Oral: 0.5-1 mg/kg/4-6h ( max 60 mg/dosis o 240 mg/dia)
Dolor leve/moderado no inflamatorio
■ AEMPS4 solo lo autoriza > 12 a
■ Insuficiencia respiratoria
■ Asma
■ Contraindicado en patología neuromuscular, pulmonar, cardiaca grave, amigdalectomia
Metamizol/
Dipirona
magnésica
■ Oral (> 3 meses o > 5 kg de peso)(max 6g/dia)
- Dosis antipirética: 12.5 mg/kg/dosis cada 6h
- Dosis analgésica: 20 mg/kg/dosis. En > 15 años: 1 comprimido 500-575 mg/dosis cada 6-8h. En dolor oncológico 1-2 g/dosis cada 6-8h
■ Rectal (> 1 año):
- De 1 a 3 años: ½ supositorio infantil (250 mg)/6-8h
- De 3 a 11 años: 1 supositorio infantil(500 mg)/6-8h
- Adolescentes- adultos: 1 supositorio 1g/6-8h
■ IM (> 3 meses):
- 6,4-17 mg/kg/dosis cada 6 horas
- Adolescentes y adultos 2 g/8h
■ IV (> 1 año)
- 6,4-17 mg/kg/dosis cada 6 horas
- Adolescentes y adultos 2 g/8h
Dolor moderado no inflamatorio
Poder espasmolítico.
Durante el menor tiempo
posible
■ Alergia
■ Antecedente de agranulocitosis u otras alteraciones en médula ósea
■ Asma con fármacos analgésicos no opiáceos.
■ Porfiria aguda intermitente.
■ Déficit de G6PD3
■ Menores de 3 meses o de 5 kg
■ Se ha descrito hipotensión/ cuadro vagal tras su administración rápida (administrar lento en 15-30 min)
Tramadol
■ Oral/ Intramuscular / iv o subcutánea:
> 1 año: 1 mg/kg/6-8 h.
4-12 a: 1-2 mg/kg/4-6h
> 12 a 50-100 mg/4-6 h (máx. 400 mg/día)
Dolor moderado/intenso
AEMPS4 solo lo autoriza > 12 a
■ Contraindicaciones: no asociar con IMAO, no
en epilepsia mal controlada, insuficiencia renal,
respiratoria o hepática
■ Efectos secundarios: los de los opiáceos5, pero son raros dado que tiene menos potencia (igual que codeína, 1/10 que morfina)
Ketorolaco
■ Oral (con comida o leche): < 16 a: 1 mg/kg/día cada 4-6
horas (máx. 40 mg/día)
>16 a: 10mg/4-6 h (max 40 mg/día)
Duración max: 5-7 días
■ Intravenosa: >6m y <30 kg: 0,2-0,5 mg/kg/6-8 h (max 15 mg/dosis o 60mg/día. Max 2 dias)
Niños 2-16 a y > 16 con peso < 50 kg: 0.5 mg/kg/6-8h (max 15 mg/dosis)
Adolescentes y adultos: 20-30 mg/6-8h (máx. 90 mg/día). Máximo 2 días
■ IM dosis única
Niños 2-16 a y > 16 con peso < 50 kg: 1 mg/kg/dosis (max 30mg)
Niños > 16 a con peso > 50Kg: 60 mg/dosis
Dolor moderado/
intenso inflamatorio
Ventaja: puede administrase por vía endovenosa (tb el dexketoprofeno)
Tratamiento de corta duración.
También como adyuvante a los opiáceos (reduce la dosis)
■ Alergia a AINE
■ Las de los AINE2
■ Puede producir cefalea
Nota: la AEMPS4 no lo recomienda para menores de 16 años (pero su uso está ratificado en otros países y hay literatura que muestra su eficacia y seguridad en >6m, aunque se recomienda dosis única o no más de 2 días vía parenteral y continuar oral max 5-7 días
Diclofenaco
■ Oral:
1 a 12 años: 1 mg/kg/8-12 horas (máx. 50 mg/dosis);
>12 años: 50 mg/8-12 horas (máx. 150 mg/día)
■ Intramuscular:
> 2 años: 0,3-1 mg/kg/12-24 h
> 12 años: 50-75 mg/12 horas
Máximo 2 días
Máximo 150 mg/día
Nunca i.v.
Dolor moderado/intenso
inflamatorio
Efecto espasmolítico
El menor tiempo posible
Potencia
Analgesia: x 5-15 del naproxeno
■ Menores de 1 año
■ No en patología cardiovascular significativa
■ Ver otros AINES2
Nota: la AEMPS4 no lo recomienda para menores de 12 años salvo enfermedad reumatológica
Naproxeno
■ Oral o rectal > 5 a: 5 mg/kg/12h (patología reumática 5-7.5 mg/kg/12h)
Adultos: 250-500mg/12h (max 1gr/dia: 500 mg/dosis)
Dolor moderado/intenso
inflamatorio
■ En pacientes con patología reumática se puede utilizar a partir de 2 años
Ketoprofeno
■ Oral: 2-14 años: 0,5 mg/kg/
6-8 h (máximo 50 mg/ dosis o 200 mg/día)
>15años: 50 mg/6-8 h
Dolor moderado/intenso
inflamatorio
■ Los de los AINE2
Nota: la AEMPS4 lo recomienda por encima de 14 años. Uso desde 2 años off label
Dexketoprofeno
■ Oral >12 años: 25 mg/8 horas o 12.5 mg/6 horas(max 100 mg/dia)
■ IM o IV >12 años: 50 mg/8-12 h (1 mg/kg) (max 150 mg/días)
■ No utilizar en menores de 12 años
Cloruro
Mórfico6
■ Oral (pref con comida):
Niños > 1 año: 0,2-0,5 mg/kg/
4-6 h (max 20 mg/dosis)
>12 a: 5-20 mg/4 h (Máximo 20 mg/dosis)
■ Intravenoso:
Lactantes/niños: 0,1-0,2 mg/kg cada 3-4 h (en 5 min.) (dosis max 1 a: 2mg/dosis;1-6 a: 4mg/dosis; 7-12 a :8mg/ dosis;> 12 a 10 mg/ dosis)
> 12 a: 5-10 mg/3-4 h (en 5 min.)
■ IM o SC:
Lactantes<6m: 0,1-0,2 mg/kg/ 6h
Niños >6m-12 a: 0,2 mg/kg/4h
>12 a: 2,5-10 mg/4h
Dolor intenso/insoportable
Pico de efecto en 20 min
Efecto dura 2-4 h
Administrar titulando los efectos: 1º dosis mínima, si no efecto administra 50% de dosis inicial, si no efecto 25% de dosis inicial
IV: diluir en 5 ml de suero salino, infusión en 4-5 min.
■ Los de los opiáceos5
■ NO efecto techo6
Fentanilo6
■ Intravenoso:
Lactantes/niños: 0.5-2 μg/kg/dosis (máx. 50 μg/dosis) a pasar en 5 minutos
Adultos: 50-200 μg/ dosis a pasar en 5 minutos
■ Intranasal o sublingual: 1-2 μg/kg/dosis (máx. 100 μg/dosis)
■ Subcutáneo: 1-3 μg/kg/dosis
Dolor intenso/insoportable.
Efecto inmediato (30-60 seg), pico 2-3 min, dura 30-60 min.
Efecto analgésico x50-100 veces la morfina
Menos hipotensor que la morfina
■ Los de los opiáceos5
■ Rigidez torácica /espasmo glotis si se administra rápido y a altas dosis
1Efecto techo. Dosis más altas no aumentan el efecto analgésico y si los efectos secundarios. Si tiene mayor efecto antiinflamatorio. Alerta AEMPS sobre riesgo cardiovascular dosis altas (https://www.aemps.gob.es/informa/notasInformativas/medicamentosUsoHumano/seguridad/2015/NI-MUH_FV_04-ibuprofeno-dexibuprofeno.htm)
2 Contraindicaciones/efectos secundarios de AINE: asma en relación con AINE; reacción alérgica; sangrado digestivo, úlcera o perforación; coagulopatía u otro riesgo de sangrado; insuficiencia hepática, cardiaca o renal grave.
3Glucosa-6-fosfato-deshidrogenasa.
4AEMPS: Agencia Española del Medicamento y Productos Sanitarios.
5 contraindicaciones/efectos secundarios de los opiáceos: náuseas, vómitos, estreñimiento, íleo paralítico; prurito; retención urinaria; sedación; euforia; depresión respiratoria; hipotensión.
Antagonista de opiáceos: Naloxona 0,01-0,1 mg/kg/dosis (máximo 2 mg/dosis). Se puede repetir cada 2-5 min. (máximo 3 dosis en 1 hora). Diluir en glucosado al 5%.
6 No efecto techo. A más dosis más efecto, pero también más efectos secundarios
Ddv: días de vida
(!) La web de Algoritmos diagnósticos de la AEPap no se hace responsable de los posibles errores y efectos/eventos adversos que puedan producirse en los pacientes durante la realización de dichos procedimientos tras la consulta de este documento. Desde el grupo de trabajo que lo ha realizado se recomienda que siempre, en caso de duda, se consulte la información existente en los documentos elaborados tanto por la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) como los que puedan existir en su propia institución
Metamizol vo /iv(periodo corto) T5
Tramadol vo (> 12 a) T5
Codeina vo (> 12 a) T5
Naproxeno vo (> 5 a) T5
Ketoprofeno vo (>14 a ) T5
Diclofenaco vo/vr (>12 a) T5
Ketorolaco vo/iv (> 16 a) T5
Para < 5 a: ibuprofeno a 7.5-10 mg/kg
Fentanilo iv
-
Tras 60-90 minutos de la administración del tratamiento se debe comprobar si este ha sido efectivo, mediante los mismos métodos de medición del dolor utilizados en la valoración inicial. Se debe ajustar la medicación según los resultados.
-
Ante situaciones de dolor o uso de técnicas los pacientes pediátricos presentan ansiedad, que a su vez incrementa la sensación del dolor. Es importante ser conscientes de ella y tratarla, con o sin fármacos. Existen distintos grados de sedación (cuatro para la Asociación Americana de Anestesiología). Los procedimientos o situaciones más frecuentes en atención primaria precisarían del grado de sedación mínimo, en el que no se altera la vía aérea, la ventilación espontánea ni la circulación y el paciente tiene una respuesta normal a estímulos verbales.
- Ver también Tabla 6 y Tabla 7
-
Se emplean para disminuir la ansiedad (componente importante del dolor como ya se ha indicado). Se deben emplear en cualquier procedimiento que realicemos. Algunas de ellas se pueden explicar previamente a los padres y ensayarse en domicilio. En la Tabla 6 se muestran los procedimientos adecuados según la edad del paciente
- Presencia de los padres. Instruirles cómo pueden ayudar. Cuando se les da un papel activo (por ejemplo, utilizar alguna técnica de distracción), reducen su ansiedad y por tanto la posibilidad de trasladarla al paciente. Evitar la crítica al niño (te estás portando muy mal), centrarse en lo negativo (no llores) o querer transmitir una tranquilidad excesiva (“no pasa nada” “todo está bien). En niños menores de dos años estar en brazos del padre o la madre y en postura cómoda les tranquiliza.
- Explicar al niño y a las familias el procedimiento (qué ocurrirá, dónde, cuánto durará, los pasos que se harán). También conviene informar sobre las sensaciones que puede experimentar antes, durante y después del procedimiento. La información debe ser adecuada a la edad del paciente y con un tono de voz y lenguaje que entienda. Animarle a que pregunte. No utilizar palabras que produzcan más ansiedad como inyección, dolor…En algunos pacientes la explicación de la parte molesta de la técnica puede producir más ansiedad. No dar muchos detalles, pero el niño tiene que estar seguro de que se le advertirá antes de la parte que puede ocasionarle dolor. Se puede comparar con una situación familiar menos amenazante: una picadura de mosquito. Hay que intentar que no pase mucho tiempo desde la explicación a la realización del procedimiento. Los pacientes mayores de 7 años son los que se van a beneficiar más de esta técnica.
- Ambiente tranquilo y adecuado a la edad pediátrica. Cerrar la puerta para reducir ruidos e interrupciones, no excesivo personal sanitario en la habitación. Que no vean el procedimiento en otros niños. Evitar conversaciones inadecuadas, con residentes o estudiantes, delante de los niños. Preparar el material necesario fuera de la vista del niño. Existen estudios que relacionan el dolor con el uniforme blanco y demuestran menos ansiedad con uniformes de colores y con dibujos
- Succión no nutritiva en lactantes: chupete, lactancia materna. Cualquiera de las técnicas parece que libera serotonina, que modula el procesamiento del dolor. El efecto se limita al tiempo de succión. No se ha podido mostrar este efecto con lactancia artificial ni con lactancia materna ofrecida en biberón. La alimentación al pecho del niño desde unos minutos antes de la técnica se ha demostrado eficaz, equiparable a la sacarosa y algunos estudios indican que más eficaz. La unión de lactancia materna y sacarosa no aporta ninguna ventaja.
- Soluciones de sacarosa: reducen la sensación de dolor en lactantes menores de un mes (evidencia sólida). Puede ser útil en lactantes menores de 6 meses. No hay pruebas suficientes para valorar su utilidad en niños entre 1-12 meses. No se conoce aún el mecanismo de acción, aunque se postula una posible liberación de endorfinas. Se ha demostrado su eficacia en procedimientos dolorosos cortos (punción venosa, vacunas, punción lumbar, punción del talón, inyección intramuscular). No se han establecido dosis óptimas, pero la más recomendada es una solución al 24%. Se debe ofrecer 2 ml en niños de 0-3 meses (1 ml 2 minutos antes del procedimiento y 1 ml durante el mismo) y 4 ml en niños entre 4-6 meses (2 ml dos minutos antes del procedimiento y 2 ml durante el mismo). Se aplica en la cavidad oral en un chupete o con jeringa en zona interior de la mejilla. No usar si es necesario el ayuno. Se prepara añadiendo 20 ml de agua (2 cucharadas soperas) a 5 gr de azúcar (1 cucharada de café rasa).
- Comportamiento del personal sanitario debe ser calmado; evitar conversaciones inadecuadas que puedan poner nervioso al niño. Evitar la crítica al niño (te estás portando muy mal), centrarse en lo negativo (no llores) o querer transmitir una tranquilidad excesiva (“no pasa nada” “todo está bien)
- Proporcionar recursos para afrontar el procedimiento:
- Distracción activa y pasiva del niño durante un procedimiento doloroso (ver Tabla 6), alejando el foco de atención de lo relacionado con el procedimiento: chupetes, canciones, cuentos, juguetes, pompas de jabón, conversaciones intrascendentes, hablar de una película que le guste, contar hacia atrás, jugar con el videojuego, jugar con la imaginación, música (que el padre identifique lo que más le gusta)
- Inflar globos: maniobra equivalente a la de Valsalva en adultos en las venopunciones. Estudios muestran una disminución de la intensidad del dolor en relación al grupo control.
- Relajación: respiración diafragmática (podemos decirle que imagine que hincha un balón en su tripa con cada inspiración y que lo desinfle lentamente). Útil en escolares y mayores
- Imaginación guiada: imagine un objeto o experiencia agradable, que está en un lugar o actividad favorita. Funciona en escolares y mayores.
- Refuerzo positivo: premiar conductas de cooperación con elogios
- Dar algún tipo de control al niño. Esto reduce la ansiedad. Dar la posibilidad de elegir entre alguna opción (brazo izquierdo o derecho, si quiere o no tirita). Pero no excesivo control (no dejarle elegir cuando empieza el procedimiento…)
- Autoafirmaciones positivas. Útil en mayores de 6 años. Que durante el procedimiento se digan frases relajantes a sí mismos: esto acabará pronto, puedo hacerlo
- Contraestimulación. Tocar o frotar un área cercana a donde se ha producido o se va a producir el dolor
- Uso de dispositivos que asocian frío/vibración. El frío y/o la vibración junto con la distracción pueden ayudar a aliviar el dolor provocado por procedimientos menores poco dolorosos (talón, punción IM y venopunciones)
- Ver también Tabla 10
-
En algunas ocasiones la sedación no farmacológica no es suficiente y es necesario utilizar fármacos (ver Tabla 7). Los fármacos que se utilizan para la sedación mínima deben ser de fácil administración, inicio rápido e inicio y duración predecibles. Los benzodiacepinas cumplen estos requisitos y son el sedante recomendado para este nivel de sedación. El efecto secundario principal es la depresión respiratoria. Su aparición depende de la dosis, vía de infusión, rapidez de la infusión y uso concomitante de otros fármacos. Otros efectos secundarios son: depresión cardiovascular (rara, a tener en cuenta en cardiópatas), efecto paradójico (desinhibición y hostilidad). Su uso prolongado induce tolerancia.
El midazolam es la benzodiacepina más utilizada para el tratamiento de procesos dolorosos cortos en urgencias. Es 3-4 veces más potente que el diazepam, actúa más rápido y el efecto sedante es el más corto de toda la familia. Además, produce mayor nivel de amnesia retrógrada y menos complicaciones venosas. A todo ello se une la gran experiencia que existe de su uso en los servicios de urgencias pediátricos. Se debe monitorizar al paciente durante su administración, salvo si se utiliza la vía oral. Para sedación mínima o ansiolisis, la que se utilizará en atención primaria, es mejor utilizar la vía oral (las vías nasal y rectal son más molestas para el paciente, es mejor evitarlas si es posible). Por esta vía, en general, no es necesaria la monitorización, siempre que esté vigilado por la familia o personal sanitario. En cualquier caso, no hay que olvidar que el principal efecto secundario es la depresión respiratoria y hay que estar preparado. Tampoco olvidar las reacciones paradójicas.
Algunas guías siguen aconsejando antihistamínicos sedantes (hidroxicina) que son sedantes-hipnóticos suaves sin efecto ansiolítico ni analgésico. No existen estudios que valoren su eficacia.
-
La analgesia local tópica está indicada para procedimientos menores. Es segura, siempre que se utilice según sus indicaciones y a dosis adecuadas (Tabla 8). El EMLA se considera el mejor anestésico tópico en pediatría
- Ver también Tabla 10
-
La anestesia local no tópica está indicada para procedimientos menores en los que está contraindicada la anestesia tópica o es insuficiente. Consiste en la infiltración local. En la Tabla 9 se muestran los fármacos que se utilizan para la anestesia local no tópica Para evitar al máximo las molestias se aconseja: utilizar aguja muy fina (27-30G), calentar el anestésico a temperatura corporal, infiltrar primero el tejido celular subcutáneo y luego la dermis, inyectar lentamente, la inyección en los bordes abiertos de la herida es menos dolorosa que la de piel intacta, si se va a anestesiar una zona extensa son necesarios varios pinchazos, los sucesivos deben pincharse sobre zonas ya anestesiada, el pH del anestésico se pude neutralizar con bicarbonato ( a 9 ml lidocaína 1% añadir 1 ml de bicarbonato 1M). También se puede utilizar algún tipo de anestesia tópica previa: lidocaína o EMLA o cloruro de etilo durante unos segundos antes de la inyección. La toxicidad está relacionada con la absorción sistémica, altas dosis o inyección directa en vaso. Se aconseja asegurarse, mediante aspiración frecuente, que el fármaco no se administra intravenoso. En general, la administración de una pequeña dosis a nivel subcutáneo no suele causar problemas. Se debe tener precaución con pacientes epilépticos, con trastornos de conducción cardiaca, deterioro de la función respiratoria o hepatopatías (se metabolizan en el hígado)
-
Tabla 6.- Técnicas de sedación no farmacológica indicadas según edad
Edad
Técnica
Contraestimulación
Dispositivos vibración /frío
0-2
Dejar con los padres
Usar chupete, poner al pecho (succión no nutritiva)
Usar juguete o objeto que le relaje
Permanecer en brazos del padre o la madre y en postura cómoda
Preescolares
Informar a los padres y darles protagonismo en la distracción
Explicar el procedimiento inmediatamente antes de su realización ( de forma sencilla, palabras neutras)
Permitir a niño que explore el espacio sin mostrar determinados utensilios doloroso
Técnicas de distracción simples
Escolar
Explicar el procedimiento antes, seleccionar las palabras con cuidado
Fomentar la cooperación
Preguntar acerca de preferencias, sin ofrecerles demasiado control
Funcionan las distracciones, relajación e imaginación guiada, inflar globo
Adolescente
Dar una explicación completa
Fomentar la participación, animar a preguntar, permitir cierto control
Tranquilizar explicando que sus reacciones son normales
Ofrecer privacidad
Técnicas de relajación, imaginación guiada y distracción
-
Tabla 7. Fármacos sedantes (!)
FÁRMACO
Vida media (duración
Dosis
mg/kg/ dosis (max/dosis)
Inicio/ ef max/
duración
Indicaciones
Midazolam
(x3-4 diazepan)
Corta (muy corta)
Oral(ayunas)
Intranasal
IV
IM
0,5 (15 mg)
0.2-0,5(7,5mg)
0,02-,2(2mg)
0,1-0,3
10-20m/1h/1.5- 2h
5m/10m/30-60m
<5m/20-30m/2h
5m/15-30m/2-6h
Endovenosa vía de elección. Pasar en 2-5 min.
■Anticonvulsivante: rectal, nasal, IM o IV
■ Procedimientos:
Suturas, p diagnosticas no dolorosas
Diazepán
Larga
Oral
rectal
Endovenoso
0,2-0,5
0,5
0,1-0,2
Ef max : 15-30 min
Mala elección para sedación procedimental
Lorazepán
Intermedia
Oral
IM
Endovenoso
0.05 mg /kg/ dosis (max 4 gr)
0.02-0.08 mg/kg/dosis (max 5 gr)
1-5// 1-2 horas
Oral vía de elección
Mala elección para sedación procedimental Menos somnolencia
Igual potencia que el midazolam pero mayor vida media
Hidroxicina
Oral
0,5 mg/kg
/2 h/
1 h antes
Opcional, misma dosis noche anterior.Mayores de 12 meses
Antihistamínico sedante
No ansiolítico ni analgésico
(!) La web de Algoritmos diagnósticos de la AEPap no se hace responsable de los posibles errores y efectos/eventos adversos que puedan producirse en los pacientes durante la realización de dichos procedimientos tras la consulta de este documento. Desde el grupo de trabajo que lo ha realizado se recomienda que siempre, en caso de duda, se consulte la información existente en los documentos elaborados tanto por la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) como los que puedan existir en su propia institución
-
Tabla 8. Fármacos indicados para Anestesia local/ tópica (!)
FÁRMACO
COMPOSICION
PRECAUCIONES
DOSIS
EFECTO (profundidad
inicio/duración
Indicaciones AP
Contraindicaciones
EMLA
2,5% lidocaína y 2,5% pilocarpina
Piel íntegra
Mucosa genital
Más absorción si dermatitis
No útil palmas plantas
Si venopunción esperar 10-15 min tras retirar a la recoloración de la piel y visualizar vena
1-2 gr por 10 cm2
Cubrir con apósito impermeable
P: 3-5 mm
I: dermis superficial: 60 min
Dermis prof: 120 min
Mucosas: 30 min
D: 1-2 hora tras retirar la crema
Punción venosa
Molluscum
Vacunas*
Adherencias prepuciales o vulvares.
Drenaje abscesos
Cura oclusiva 1 h antes de intervenc
¡Solo piel intacta!
Alergia a componentes
Déficit parcial o total de G6PD. Heridas ni tejidos profundos
Neonatos
LIDOCAÍNA
Crema 4%: 40 mg/ml lidocaína
Gel 2%
Aerosol 4%
Dejar max 1h en <3m, 4h en 3-12m y 5h en>12m
Sobre mucosas 1 aplic/4h
1aplic=4 mg
No comer en 2h
1g/10cm2
<1 a: max 1g
I: 60 min
D: 60 min tras retirada
I :10 min
D: 30-60min
I 5-6 min
D: 1.5-3h
Anestesia de piel intacta
ORL, odontologia
No en <1 a
Contraind <6 a
GEL LAT
4% lidocaína
0,1 % adrenalina
0.5% tetracaína
No usar en mucosas
No en heridas grandes
Aplicar directamente en bordes e interior de herida en una capa gruesa (1ml por cm de herida)
Cubrir con apósito impermeable
Max: lidocaína 3-5 mg/kg
I: 20-30 min
D: 45-60 min
Heridas < 4cm,. En cara, cuero cabelludo. Menos eficaz en extremidades (por peor vascularización) o tronco
No mucosas
No usar en zona dista (dedos, pene, nariz, oreja) párpados, labios, mucosas, quemaduras o abrasiones
TETRACAÍNA
Lubricante urológico (0,75%)
Colirio ótico
Colírio oftálmico
Individual
2-3 gotas cada 8 h
1-2 gotas cada 5-10 min hasta 3 veces
I: muy rápido
I: 3 min/30 min
I 30 seg
Procedimientos urológicos
Tímpano perforado
Precaución en ojo inflamado aumenta absorción
CLORURO DE ETILO spray
Cloruro de etilo
Piel intacta
A 5 cm durante 5 seg
I: 15 seg
D: 60 seg
Venopunciones
Procedimientos muy rápidos
Complementaria a otras
Diabéticos o pacientes con circul disminuida.
(!) La web de Algoritmos diagnósticos de la AEPap no se hace responsable de los posibles errores y efectos/eventos adversos que puedan producirse en los pacientes durante la realización de dichos procedimientos tras la consulta de este documento. Desde el grupo de trabajo que lo ha realizado se recomienda que siempre, en caso de duda, se consulte la información existente en los documentos elaborados tanto por la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) como los que puedan existir en su propia institución
-
Tabla 9. Fármacos indicados para la anestesia local no tópica (!)
FÁRMACO
Prolongación de acción por adrenalina
DOSIS
PRECAUCIONES
Potencia
EFECTO profundidad
inicio/duración
Indicaciones AP
Lidocaína 1% con o sin adrenalina. (10 mg/ml)
Si
Sin adren: 0,1- 0,2 ml/kg
Con adren: 0,2 a 0,4 ml/kg
Máximo 0,4 ml/kg de lidocaína
No repetir en 2 h
En niños usa concentraciones 0.5-1%
El dolor a la infiltración disminuye si se tampona: 1 ml bic 1M + 9ml lidoc 1%
Con adrenalina no usar en parte distales.
2
Potencia y duración intermedia
I: 5-10 min (con adren 5 min)
D: 30-60 (con adren 2-6 horas)
Infiltración cutánea. Heridas, abscesos
Mepivacaína (0,5-1%) (5-10 mg/ml)
Si
Menor de 5-6 mg /kg
En menores de 14Kg max concentrac 2%
2
Potencia y duración intermedia
I: 2-5 min
D: 60-120 (con adren 2-6 horas)
Infiltración local y subcutanea. Heridas abscesos
Otros: bupivacaína ropivavaína
Si
No
1,5-2 mg/kg
7mg/kg
No indicado para laceraciones, por su larga duración de efecto.
16
12
Potencia alta y duración larga
I 3-5 min
D: 150-360
Anestesia regional
(!) La web de Algoritmos diagnósticos de la AEPap no se hace responsable de los posibles errores y efectos/eventos adversos que puedan producirse en los pacientes durante la realización de dichos procedimientos tras la consulta de este documento. Desde el grupo de trabajo que lo ha realizado se recomienda que siempre, en caso de duda, se consulte la información existente en los documentos elaborados tanto por la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) como los que puedan existir en su propia institución
-
Los principales procedimientos doloroso que se pueden llevar en AP son: extracción de cuerpos extraños ORL o ocular, punción venosa para extracción de analítica, tratamiento de heridas, vacunas, curetaje de molluscum, resolución de adherencias prepuciales o adherencias de labios menores. Las estrategias para el control del dolor en cada situación se resumen en la Tabla 10.
-
Tabla 10. Analgesia según procedimientos* (¡)
Procedimiento
Edad
Antes
Durante
Si necesita sedación
Vacunación
<6-12m
Con LM
LM inicio justo antes (no vale LM en biberón ni LA)
LM durante la vacunación.
Vacunación
<6-12m
Sin LM
Sacarosa 24% 1ml(0-3m) 0 2ml(4-6m) 2 min antes
Sacarosa 24% 1ml(0-3m) 0 2ml(4-6m) al inicio
+ succión no nutritiva
o
Estimulación competitiva/vibración
>12m
Información/premio
EMLA o lidocaína#
3-5min antes: distracción visual
Sedación no farmacol (distracción/ Vibración mecánica)
Sutura en heridas < 5cm no mucosas ni partes acras
Información (edad)
Compensación
Anestesico tópico: gel lat o anestésico local
3-5min antes: distracción visual
Sedación no farmacolog (distracción visual)
Si no suficiente: midazolam VO
Midazolam
Sutura en mucosas o zonas acras (dedos, pene, orejas, nariz)
o > 5 cm
Información
Lidocaína 1% tamponada con bicarbonato (9+1)
Con aguja fina, infiltrar lentamente
Efecto 2-3 min
Sedación no farmacolog (distracción)
Si no suficiente: midazolam VO
Midazolam
Drenaje abscesos pequeños
EMLA + oclusión 60 min antes (1-2 mg)
o
Lidocaína sc tamponada con bicarbonato (9+1)
o mepivacaina
Sedac no farmac
Si no suficiente: midazolam VO
Midazolam
Extracción cuerpo extraño
ocular
Colirio tetracaína gotas (2-3 gotas/ 8h)
Sedac no farmac
Si no suficiente: midazolam VO
Midazolam
Nasal
Lidocaína 4% en aerosol con vasoconstrictor (fenilefrina 0.25%)
En piel íntegra
EMLA + oclusión 60 min antes (1-2 mg)
Piel no íntegra
Lidocaína sc + bicarbonato (9+1) 1-2 mg/kg
Acceso venoso
< 6-12 meses (no importa glucemia)
Solución Sacarosa 1-2 ml de solución al 25% 2 min antes
o LM antes de la extracción
Se puede asociar EMLA
Sacarosa 24% 1ml(0-3m) 0 2ml(4-6m) al inicio
o LM durante la extracción
>12meses o precisa ayuno
EMLA + oclusión 60 min antes (1-2 mg)
Sedac no farmac
Si no suficiente: midazolam VO
Midazolam
Reducción de parafimosis. Sinequias labios. Adherencias prepuciales
Lubricante urológico con anestésico (tetracaína)
Sedac no farmac
Si no suficientes: midazolam VO
Midazolam
*En todos los casos se debe utilizar estrategias no farmacológicas. + LM: lactancia materna LA lactancia artificial
#Se ponen 60 minutos antes. Se aplica una cantidad equivalente a una moneda. Cubrir con plástico. NO interfiere con la vacuna. El efecto sobre la vacunación es menor que para venopunciones porque el anestésico local llega máximo a 5mm de la epidermis (3 mm si 1 horas y 5 mm si dos horas antes) y no tiene efecto sobre la inyección del líquido vacunal
(!) La web de Algoritmos diagnósticos de la AEPap no se hace responsable de los posibles errores y efectos/eventos adversos que puedan producirse en los pacientes durante la realización de dichos procedimientos tras la consulta de este documento. Desde el grupo de trabajo que lo ha realizado se recomienda que siempre, en caso de duda, se consulte la información existente en los documentos elaborados tanto por la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) como los que puedan existir en su propia institución
- Ver Tabla 10
- Ver Tabla 8
- Ver Tabla 9
