

Estreñimiento en menores de 6 meses[A]
(Ver Estreñimiento en mayores de 6 meses)
-
ESTREÑIMIENTO EN MENORES DE 6 MESES
Se ha considerado realizar dos algoritmos diferenciados según la edad de presentación. El primero en pacientes menores de 6 meses y el segundo en pacientes mayores de seis meses. El motivo de esta distinción es que en los lactantes menores de seis meses tienen diferentes consideraciones diagnósticas y de manejo terapéutico, dada la mayor probabilidad de presentar alteraciones estructurales anatómicas desde su nacimiento1. La elaboración de este algoritmo está basada en su mayor parte en dos documentos realizados con metodología de medicina basada en la evidencia, como son las recomendaciones basadas en la evidencia de la EPSGHAN y NASPGHAN1 y la Guía de práctica clínica (GPC) del National Institute for Clinical Excellence (NICE)2 con grados de recomendación (GR) y algunos documentos de actualización posteriores.
Para la definición de estreñimiento funcional (EF) se han utilizado los criterios de Roma IV3 en menores de 4 años y en mayores de 4 años y adolescentes4 (Tabla 1). Con estos criterios se consigue alta especificidad (90%) y una sensibilidad adecuada (75%) para el diagnóstico de EF, sin diferencias apreciables entre los niños menores y mayores de 4 años, aunque en estos últimos la frecuencia es algo mayor5,6. Para el patrón de defecación se sugiere seguir la escala de Bristol7 (GR C) (Figura 1) para niños continentes y para niños incontinentes. La escala BITSS (Brussels Infant and Toddler Stool Scale)8 (Figura 2) o la de Ámsterdam (Figura 3) presentan una buena fiabilidad intraevaluador para la puntuación de la consistencia de las heces en fotografías de heces en pañales y es más sensible para la detección de heces anormales que la escala Bristol9.
La incontinencia fecal funcional10 es la evacuación involuntaria y repetida de heces en la ropa interior tras el control de esfínteres (normalmente después de los cuatro años de edad), en ausencia de disfunción anorrectal neuromuscular manifiesta. Se prefiere este término en lugar de encopresis o ensuciamiento. Se clasifica como “retentiva” si se asocia con EF y “no retentiva” si se presenta en ausencia de síntomas y signos de EF.
-
Tabla 1. Criterios de Roma IV para el estreñimiento funcional
Niños menores de 4 años. Debe incluir al menos dos de los siguientes síntomas durante al menos un mes:
-
Dos o menos deposiciones por semana
-
Historia de retención fecal excesiva
-
Historia de defecación dolorosa o de deposiciones duras
-
Historia de deposiciones voluminosas
-
Presencia de una gran masa fecal en el recto
En niños continentes fecales, pueden usarse los siguientes criterios adicionales:
-
Al menos un episodio semanal de incontinencia
-
Historia de deposiciones voluminosas que pueden obstruir el sanitario
Niños mayores de 4 años y adolescentes. Debe incluir dos o más de los siguientes, con ocurrencia al menos una vez por semana, por un mínimo de un mes, con criterios insuficientes para el diagnóstico del síndrome de intestino irritable:
-
Dos o menos deposiciones por semana en el sanitario
-
Al menos un episodio de incontinencia fecal por semana
-
Historia de posturas retentivas o retención fecal excesiva voluntaria
-
Historia de defecación dolorosa o de deposiciones duras
-
Presencia de una gran masa fecal en el recto
-
Historia de deposiciones voluminosas que pueden obstruir el sanitario
Después de una evaluación médica apropiada, los síntomas no pueden atribuirse a otra condición
-
-
Figura 1. Escala de Bristol
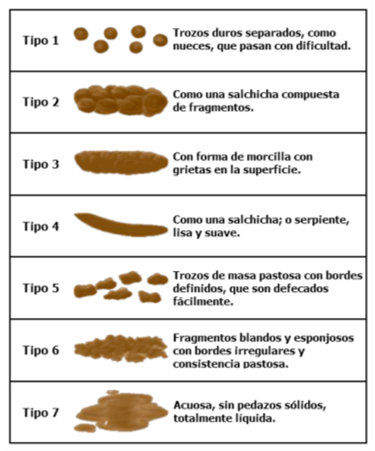
Tipos 1 y 2: estreñimiento.
Tipos 3 y 4: normales.
Tipos 5, 6 y 7: diarrea.
-
Figura 2. Escala BITSS (Brussels Infant and Toddler Stool Scale)

BITSS 1. Heces duras. Bultos duros separados, como nueces. BITSS 2. Heces duras. En forma de salchicha pero abultada. BITSS 3. Heces duras. Como una salchicha pero con grietas en su superficie35. BITSS 4. Heces formadas. Como una salchicha o una serpiente, lisa y suave. BITSS 5. Heces blandas. Suaves con bordes bien definidos. BITSS 6. Heces blandas. Piezas esponjosas con bordes irregulares. BITSS 7. Heces líquidas, acuosas, sin estructuras sólidas.
-
Figura 3. Escala de Ámsterdam

La escala de Ámsterdam considera tres categorías para la valoración de las características de las deposiciones en el lactante: cantidad de heces en el área referenciada en la fotografía, consistencia y color de las deposiciones.
-
DISQUECIA DEL LACTANTE
Se debe hacer diagnóstico diferencial con la disquecia del lactante3: lactantes <9 meses, al menos 10 minutos de esfuerzo y llanto antes de la defecación, exitosa o no, de heces blandas, y ausencia de otros problemas de salud. Al parecer, motivado por inmadurez entre los músculos abdominales y los del suelo pélvico. Es una situación fisiológica que se resuelve espontáneamente y no precisa tratamiento1.
-
LACTANCIA MATERNA
Hay que tener en cuenta la variabilidad de los patrones de defecación en los lactantes menores de seis meses (Tabla 6)11. Algunos lactantes menores de dos meses lactados al pecho pueden tener un ritmo normal intestinal de hasta una deposición cada 6 a 7 días de características blandas/líquidas sin molestias12.
-
Tabla 6. Ritmo normal de deposiciones en el niño
Edad
Deposiciones/día*
0-3 meses
· Lactancia mixta
· Lactancia natural
· Lactancia artificial
1-5 meses
2,4 (0,8-5,7)
3,2 (0,8-6,1)
2 (0,8-3,9)
1,9 (0,6-4,4)
5-12 meses
1,9 (0,8-3,8)
1-3 años
1,4 (0,6-2,9)
3-6 años
1,1 (0,4-2,1)
>6 años
1(0,4-1,9)
*Media (p3-p97)
-
¿SÍNTOMAS DE ALARMA?
Los síntomas y signos de alarma se detallan en las Tablas 2, 3 y 4 (GR C). Se debe realizar una exploración física completa y una valoración del estado nutricional (GR C)1. El diagnóstico diferencial con la etiología de estreñimiento orgánico se muestra en la Tabla 51,2.
-
Tabla 2. Síntomas sugestivos de estreñimiento funcional
Síntomas
Menores de seis meses
Mayores de seis meses
Comienzo síntomas
Después del mes de vida
Después del mes de vida
Factores precipitantes coincidentes con el inicio síntomas
Fisura anal. Cambio de dieta infecciones
Fisura anal. Intento control esfínteres demasiado temprano. Episodios agudos (infecciones, viajes). Acudir guardería, miedos, toma medicamentos. Posturas retentivas, encopresis
Patrón heces* (Figura 1)
Caprinas, numerosas
Caprinas, abundantes
Expulsión meconio**
Antes de las 48 horas
Antes de las 48 horas
Abdomen
No distendido
No distendido
Desarrollo pondero-estatural
Normal
Normal
Síntomas aparato locomotor
Ausentes
Ausentes
Ingesta de líquidos y dieta
Cambios en las fórmulas. Momento destete. Escasa ingesta agua
Dieta deficiente y/o escasez de líquidos
*La presencia de heces duras y caprinas prácticamente descarta la existencia de patología orgánica
**El 99% de los niños sin patología orgánica presentan evacuación meconio normal, antes de las 48 horas
-
Tabla 3. Síntomas de alarma sugestivos de estreñimiento orgánico
Síntomas
Cualquier edad
Comienzo síntomas
Antes del primer mes de vida
Factores precipitantes coincidentes con el inicio de los síntomas
No datos claros
Patrón heces
Acintadas*
Expulsión meconio
Después de 48 horas**
Abdomen
Distendido
Desarrollo pondero-estatural
Anormal
Síntomas aparato locomotor
Desconocido. Retraso motor. Debilidad muscular
Ingesta de líquidos y dieta
Variable
*Dato muy sugestivo de trastorno orgánico, no están reflejadas en la escala de Bristol (Figura 1)
**Dato muy sugestivo, no patognomónico, el 50% de los pacientes con enfermedad de Hirschprung no presentan retraso evacuación meconio
-
Tabla 4. Signos de alarma sugestivos de estreñimiento orgánico
Hallazgos
Estreñimiento funcional
Estreñimiento orgánico
Inspección Ano y zona perianal
Normal, o fisura anal
Anormal. Fístulas, ano anterior
Abdomen
Blando, no distendido
Presencia de masas. Distendido. Doloroso
Zona lumbosacra
Apariencia normal de la piel y de las estructuras
Asimetría, aplanamiento glúteos, evidencia de agenesia sacra, manchas piel, nevus, sinus, lipoma, fosita sacra, escoliosis
Extremidades inferiores
Marcha normal. Tono y fuerza normales
Deformidad miembros inferiores. Hipotonía muscular
Reflejos Extremidades inferiores*
Normal
Anormales
*Explorar solamente en presencia de signos de alarma previos
-
Tabla 5. Diagnóstico diferencial del estreñimiento orgánico en el niño
- Neurológicos. Mielomelingocele. Tumores. Infección. Traumatismos. Parálisis cerebral infantil (encefalopatías espásticas). Neuropatías (Hipotonía).
- Anomalías de la pared intestinal*. Enfermedad de Prune-belly. Síndrome de Down. Gastrosquisis.
- Metabólicas. Enfermedad celíaca* (historia familiar, retraso pondero-estatural). Hipotiroidismo (talla baja). Hipercalcemia. Hiperparatiroidismo. Hipopotasemia*. Diabetes mellitus**. Neoplasia endocrina múltiple (tipo 2B)**. Fibrosis quística* (trastornos respiratorios, fallo de medro). Acidosis tubular renal (fallo de medro). Diabetes insípida (poliuria).
- Anatómicos. Anomalías anorrectales (ano anterior)*, estenosis anal*. Fístulas. Tumores.
- Alteraciones motilidad intestinal y anomalía neuromusculares. Megacolon agangliónico* (inicio síntomas <1 mes, retraso evacuación meconio >48 horas, fallo de medero, distensión abdominal, ampolla rectal vacía y masa palpable en abdomen). Displasia neuronal intestinal. Pseudo-obstrucción intestinal crónica, síndrome de EhlersDanlos. Neuropatías. Enfermedad de Chagas.
- Alteraciones musculares. Miopatías viscerales. Enfermedades del tejido conectivo (esclerodermia, polimiositis, dermatomiositis, amiloidosis). Lupus eritematoso sistémico.
- Psicógeno.
- Medicamentos. Metilfenidato. Anticonvulsivos (clonazepam, fenitoína, fenobarbital). Antitusígenos. Anticolinérgicos. Antiácidos (aluminio). Antihistamínicos. Antidepresivos tricíclicos. Loperamida. Suplementos calcio y hierro. Antihipertensivos (metildopa, propranolol y antagonistas del calcio).
- Miscelánea. Alergia a proteínas leche de vaca*. Intoxicación vitamina D*.
*Más frecuente en menores de un año
**Más frecuente en escolares
-
PEG. DOSIS SEGÚN RESPUESTA
El tratamiento de elección es el PEG por ser superior a placebo28, a otros laxantes osmóticos29,30, y seguros a partir de los 6 meses de edad25. Se recomienda iniciar con 0,4 g/kg/día de PEG, ajustando la dosis según la respuesta clínica para lograr heces blandas diarias o cada dos días, evitando la diarrea. Si la respuesta es insuficiente, se puede aumentar gradualmente la dosis; si hay diarrea, se debe reducir1 Estudios clínicos han mostrado que dosis entre 0,4 y 0,8 g/kg/día son efectivas y seguras, aunque dosis más altas pueden asociarse a mayor riesgo de dolor abdominal y episodios de incontinencia fecal.
Ocasionalmente rectal
-
SUSTITUIR POR LAXANTE ESTIMULANTE +/- LACTULOSA
Si existe intolerancia al PEG (vómitos, náuseas, flatulencia importante), se sustituirá por laxante estimulante al igual que en la opción (G). No existen estudios que valoren la eficacia de otros laxantes, como lactitol. Se puede intentar la aplicación de aceite mineral en mayores de 2 años por vía rectal pero presenta menor eficacia2 (Tabla 7). No se aconseja el uso de los enemas de fosfatos hipertónicos en atención primaria, solo en atención especializada y si fracasan las otras medidas, ante la posibilidad de producir hipocalcemias con hiperfostatemias severas24 (GR B). Tampoco se aconsejan los enemas de PEG2. Si no hay respuesta, derivar a atención especializada (D).
-
Tabla 7. Dosis de los laxantes más comunes utilizados en el niño. Reformado de1,2,25(fichas técnicas AMPS)
Mecanismo
Fármaco
Dosis
Efectos secundarios
Edad indicación
Osmóticos
Oral
Politetilenglicol (macrogol)
Desimpactación: 1-1,5 g/kg/día, máximo 6 días y 100 g/día
Solo autorizado el macrogol 3350 + electrolitos
Sabor salado, náuseas, vómitos, diarrea, irritación anal, dolor abdominal, neumonía por aspiración, edema pulmonar
>5 años
Mantenimiento: 0,2-0,8 g/kg/día
Autorizado >6 meses macrogol 4000 sin electrolitos
Autorizado >2 años macrogol 3350 + electrolitos
>6 meses
Lactitol
0,25-0,4 g/kg/dosis
Flatulencia
>1 año
Lactulosa
1-3 ml/kg/día (1-2 dosis)
Flatulencia, calambres
No limitación edad
Carbonato Magnesio
<1 año: 1-2 cucharadas de 2,5 ml/dosis
>1 año: 1-4 cucharadas de 2,5 ml hasta 3 veces día
Diarrea, irritación anal, hipermagnesemia, hipofosfatemia, hipocalcemia, hiperpotasemia, insuficiencia renal
No limitación edad
Rectal
Fosfatos hipertónicos
2-18 años: 2,5 ml/kg/dosis, máximo 133 ml/dosis
Hiperfosfatemias con hipocalcemias severas <2 años y >5 días tratamiento
>2 años
Estimulantes
Oral
Senósidos
Desimpactación: 10-20 gotas dosis única
Mantenimiento: 0,3 mg/kg/dosis única
Dolor abdominal, melanosis coli, hepatitis, colon catártico, neuropatía, diarrea, coloración rojiza orina
>2 años
Bisacodilo
2-10 años: 1 comprimidos/día
>10 años: 1-2 comprimidos/día
Dolor abdominal, diarrea, erupción cutánea, debilidad, irritación, sangrado e inflamación de la mucosa rectal
>2 años
PIcosulfato sódico
Desimpactación: 2-5 gotas/día toma única
No respuesta: aumentar 2 gotas noche hasta un máximo 10 gotas (máximo 5 días)
Dolor abdominal, diarrea, erupción cutánea, trastornos hidroelectrolíticos
>6 años
Rectal
Citrato sódico
Desimpactación: 1/día
>12 años
Bisacodilo
1 supositorio/día
>10 años
Lubricantes
Oral
Aceite mineral (parafina)
Mantenimiento: 1-3 ml/kg/día 1 o 2 tomas, media hora antes de las comidas
Neumonía lipoidea, fuga de aceite en las heces, irritación, prurito anal,
>6 años
Rectal
Aceite mineral (parafina)
Desimpactación:
2-11 años: 30-60 ml/dosis única
>11 años: 60-150 ml/dosis única
>2 años
Microenemas glicerina
1 cánula/día (impactación leve)
Irritación y prurito
>2 años
Cloruro sódico
RN: <1 kg: 5 ml, >1 kg: 10 ml
>1 año: 6 ml/k/1-2 veces/día
No limitación edad
semanas[E]
-
¿IMPACTACIÓN?
La impactación intestinal se define como: masa dura en hemiabdomen izquierdo como consecuencia de una gran retención de heces, que se puede demostrar por palpación por tacto rectal o por Rx de abdomen (solamente en casos de negativa a la exploración o ante la imposibilidad de realizar un examen físico). Es frecuente que se acompañe de incontinencia fecal involuntaria; el tratamiento no varía sustancialmente.
1 Verificar preparación formula
2. Diario de alimentación
3. Historia de tratamientos previos
-
MANEJO
En primer lugar, revisar que la preparación de la fórmula sea correcta, ya que un aumento de concentración puede llevar a estreñimiento (GR C); aquí nos sería útil la encuesta dietética de tres días. Las medidas educativas, como el aumento de ingesta de líquidos o la adición de fibra no son efectivas (GR B). Algunos estudios observacionales y ensayos preliminares han mostrado que fórmulas adaptadas con mayor contenido de magnesio y lactosa, o con la adición de prebióticos (galacto-oligosacáridos y fructo-oligosacáridos) pueden mejorar la consistencia y frecuencia de las deposiciones en lactantes con estreñimiento funcional, pero estos resultados no han sido confirmados en ensayos controlados aleatorizados de alta calidad y con suficiente tamaño muestral13,14. Además, la adición de probióticos a las fórmulas no ha demostrado eficacia clínica relevante en la mejoría del estreñimiento funcional en lactantes, según revisiones sistemáticas y metanálisis recientes15.
Tratamiento
-
CONTINUAR TRATAMIENTO
Mantener el tratamiento que previamente haya sido eficaz. No existen estudios de evaluación de más de dos meses de tratamiento. En general, se mantendrá el tratamiento con un mínimo de dos meses con disminución paulatina.
Considerar retirar PLV 2 semanas[I]
-
REEVALUAR ADHERENCIA AL TRATAMIENTO
Volver a valorar si se cumple el tratamiento, ya que la mayoría de las recaídas o falta de respuesta se deben a dosis inadecuadas o a la interrupción prematura del tratamiento y los consejos dados previamente (GRC)1. Hay datos inconsistentes respecto al papel de las proteínas de la leche de vaca (PLV) en el EF. Se sugiere considerar un ensayo de dieta exenta en PLV durante 2-4 semanas en aquellos niños en los que falle el tratamiento laxante o exista una sintomatología sugestiva, especialmente en aquellos con síntomas atópicos16.
Estreñimiento en mayores de 6 meses[A]
(Ver Estreñimiento en menores de 6 meses)
-
En primer lugar debemos ver si existen signos de alarma (Tablas 1, 2, 3 y 4).
Atención especializada [D]
-
DERIVAR A ATENCIÓN ESPECIALIZADA/TRATAMIENTO ESPECÍFICO
En el caso de que existan signos de alarma, se derivará directamente a atención especializada o se realizará un tratamiento específico. Los signos de alarma también pueden aparecer en cualquier momento de la evolución del paciente.
-
¿SIGNOS DE ALARMA?
Los síntomas y signos de alarma se detallan en las Tablas 2, 3 y 4 (GR C). Se debe realizar una exploración física completa y una valoración del estado nutricional (GR C)1. La exploración física debe ser especialmente cuidadosa a nivel anal para descartar fisuras, fístulas, abscesos y la presencia ano anterior, valorando la posición que ocupa el ano en relación con la vulva en la niña o el escroto en el niño. Se calculan las distancias entre la horquilla vulvar/escroto y el cóccix y la distancia de la horquilla vulvar/escroto al ano. Las medidas normales son de 0,4 ± 0,05 cm en las niñas y 0,53 ± 0,06 cm en los niños. El diagnóstico diferencial con la etiología de estreñimiento orgánico se muestra en la Tabla 51,2.
-
PRUEBAS DE PRIMER NIVEL
No se recomienda la realización de pruebas complementarias en ausencia de signos de alarma, una buena historia clínica y una exploración cuidadosa consistente en una exploración completa y una valoración nutricional. El tacto rectal es capaz de detectar estenosis canal anal, tono del esfínter anal, distensión rectal y la presencia de fecalomas. Para el diagnóstico del estreñimiento funcional, si cumple con los criterios de Roma IV, puede obviarse en un primer examen y se aconseja realizar en caso de querer valorar las situaciones anteriormente dichas. Un diagnóstico diferencial se presenta en la Tabla 51,2 (GR C). Ante la presencia de signos de alarma se solicitarán pruebas de primer nivel2:
-
Hemograma, bioquímica básica con ionograma y calcio, TSH solo casos de retraso de crecimiento (el estreñimiento solo se presenta en el 2,5% como primer síntoma en el hipotiroidismo) (GR C)17 Ig A total y IgA antitransglutaminasa. En casos de retraso ponderal y estatural, test del sudor en casos de retraso evacuación meconio y antecedentes familiares, sistemático y sedimento de orina. No se recomiendan pruebas de alergia para la detección de alergia a proteínas de la leche de vaca de forma rutinaria.
No se recomienda de rutina la realización de pruebas de imagen1,2,18:
-
La radiografía simple de abdomen presenta una gran variabilidad interobservador, escasa reproductibilidad, escaso valor discriminativo para diferenciar el estreñimiento de la incontinencia fecal no retentiva (grado B), y solo está recomendado en casos de exploración difícil (obesidad, negativa a la inspección anal) (GR C).
-
No existe evidencia que la ecografía abdominal añada información a la exploración física y la anamnesis, por lo que tiene escaso valor para el diagnóstico de estreñimiento funcional (GR C). Puede ser útil en la impactación fecal y el seguimiento del estreñimiento mediante la medición del diámetro del recto19 (GR B)20.
-
El enema opaco no ha mostrado utilidad (solo en sospecha de anomalías anatómicas) (GR B).
-
El tránsito digestivo no ha mostrado utilidad (falsos negativos). Está reservado a algunos tipos de estreñimientos pertinaces y de forma previa a una intervención quirúrgica (GR B).
-
Mantenimiento [I]
-
¿IMPACTACIÓN?
La impactación intestinal se define como: masa dura en hemiabdomen izquierdo como consecuencia de una gran retención de heces, que se puede demostrar por palpación por tacto rectal o por Rx de abdomen (solamente en casos de negativa a la exploración o ante la imposibilidad de realizar un examen físico). Es frecuente que se acompañe de incontinencia fecal involuntaria; el tratamiento no varía sustancialmente.
-
POLITETILENGLICOL
El objetivo del tratamiento de la impactación fecal es mantener el recto vacío para incrementar la sensibilidad rectal disminuida por la distensión, evitando así la encopresis. En primer lugar, se deben tratar las lesiones perianales (fisuras), si las hubiera, con medidas higiénicas (limpieza de deposiciones, baños con agua caliente o asiento; se pueden emplear analgésicos, antisépticos esteroides tópicos de baja potencia, junto con una dieta pobre en residuos el tiempo que dure la desimpactación, por lo general de tres a cinco días. El tratamiento de elección es el politetilenglicol (PEG) por vía oral (Tabla 7) (GR B)1. Puede producir incontinencia. Se prefiere la vía oral con PEG antes que la rectal con enemas por ser igualmente eficaz, mejor tolerada y más cómoda21. Solo se recurre a la vía rectal con enemas cuando fracasa la oral. La eficacia es comparable con los enemas de fosfatos22 y más eficaz que placebo23. No existe diferencia en la eficacia entre el PEG 3350 + electrolitos y el PEG 4000 sin electrolitos; pero este último, aunque tiene mejor palatabilidad, no está autorizado en España para desimpactación. Se debe revisar en dos semanas para ver si el tratamiento ha sido eficaz.
-
TRATAMIENTO DE MANTENIMIENTO
Si no existe impactación, se debe comenzar el tratamiento de mantenimiento. El tratamiento del estreñimiento no está basado en pruebas de alta calidad metodológica, la mayoría de los estudios son de calidad moderada o baja y muchos de ellos están basados en opiniones de expertos25. El tratamiento de elección son los laxantes osmóticos y, entre ellos, el PEG; de segunda línea quedan los lubricantes y los estimulantes como rescate1,2. No existe evidencia de que los suplementos de fibra o la adición de alimentos ricos en fibra, los cambios en el estilo de vida, el aumento del ejercicio, el aumento de la ingestión de líquidos, la retirada de la leche de la dieta y la sustitución por leche de soja, la adición de probióticos26 o prebióticos, la psicoterapia, los consejos psicosociales, la hipnosis clínica, el entrenamiento y reentrenamiento del hábito intestinal, por sí solos, sean eficaces1,2. Tampoco está recomendado derivar al psicólogo de rutina2. No existe evidencia de que la medicina alternativa sea eficaz (homeopatía, terapia musculoesquelética, manipulaciones osteopáticas, quiroprácticas, yoga)27.
Respuesta [J]
-
PEG. DOSIS SEGÚN RESPUESTA
El tratamiento de elección es el PEG por ser superior a placebo28, a otros laxantes osmóticos29,30, y seguros a partir de los 6 meses de edad25. Se recomienda iniciar con 0,4 g/kg/día de PEG, ajustando la dosis según la respuesta clínica para lograr heces blandas diarias o cada dos días, evitando la diarrea. Si la respuesta es insuficiente, se puede aumentar gradualmente la dosis; si hay diarrea, se debe reducir1 Estudios clínicos han mostrado que dosis entre 0,4 y 0,8 g/kg/día son efectivas y seguras, aunque dosis más altas pueden asociarse a mayor riesgo de dolor abdominal y episodios de incontinencia fecal.
estimulante
-
AÑADIR LAXANTE ESTIMULANTE
Si la respuesta no ha sido eficaz en dos semanas, se añade al tratamiento un laxante estimulante, durante al menos un mes tras la resolución de los síntomas con retirada gradual; suelen ser bien tolerados, de elección la vía oral: senósidos, picosulfato sódico, alternativa la vía rectal (bisacodilo). En niños menores de un año existe la opción de enemas de citrato sódico, solo eficaces en impactación leve (ver dosis en la Tabla 7).
+/- lactulosa [H]
-
SUSTITUIR POR LAXANTE ESTIMULANTE +/- LACTULOSA
Si existe intolerancia al PEG (vómitos, náuseas, flatulencia importante), se sustituirá por laxante estimulante al igual que en la opción (G). No existen estudios que valoren la eficacia de otros laxantes, como lactitol. Se puede intentar la aplicación de aceite mineral en mayores de 2 años por vía rectal pero presenta menor eficacia2 (Tabla 7). No se aconseja el uso de los enemas de fosfatos hipertónicos en atención primaria, solo en atención especializada y si fracasan las otras medidas, ante la posibilidad de producir hipocalcemias con hiperfostatemias severas24 (GR B). Tampoco se aconsejan los enemas de PEG2. Si no hay respuesta, derivar a atención especializada (D).
estimulante [K]
-
AÑADIR LAXANTE ESTIMULANTE
Si no existe respuesta, añadir laxantes estimulantes, de elección picosulfato y senósidos, y como opción alternativa, el bisacodilo (Tabla 7). Las recomendaciones están basadas en la experiencia clínica (GR C), normalmente en pautas cortas de rescate ante el temor de producir dependencia, tolerancia y colon catártico, extremo este que no ha sido confirmado en estudios controlados en tratamientos a largo plazo2.
laxante estimulante [M]
-
SUSTITUIR LAXANTE ESTIMULANTE
Si existe intolerancia al PEG, sustituir por estimulantes (Tabla 7). Si nuevamente no hay respuesta, añadir lactulosa.
atención especializada [D]
-
AÑADIR LACTULOSA
Si nuevamente no existe respuesta, sustituir por lactulosa (Tabla 7). Se puede usar desde el mes de edad, es más efectiva que el placebo y que lubricantes en mayores de dos años31. Si no existe respuesta se debe derivar a atención especializada.
Medidas complementarias.
Suspensión paulatina [N]
-
MANTENER TRATAMIENTO HASTA CONSEGUIR HÁBITO INTESTINAL ÓPTIMO. MEDIDAS COMPLEMENTARIAS. SUSPENSIÓN PAULATINA
Si al final existe respuesta, se debe mantener el tratamiento con el laxante que haya respondido. Idealmente, PEG o lactulosa. No está clara la duración idónea (no existen ensayos clínicos con tiempo mayor de dos meses de tratamiento). Normalmente, esperamos hasta que se alcancen hábitos intestinales óptimos y se mantengan estables durante al menos seis meses antes de reducir o suspender el uso de laxantes (GR C). El tratamiento con laxantes estimulantes debe mantenerse al menos 2 meses, o al menos 1 mes, tras la resolución de los síntomas, con retirada gradual, y solo suspenderse tras lograr el control de esfínteres en niños en etapa de entrenamiento, ya que su uso prolongado puede ser efectivo y bien tolerado en casos refractarios, pero se requiere reevaluación clínica regular y ajuste progresivo de la dosis para evitar efectos adversos y facilitar el retiro exitoso del tratamiento1,32. En muchos casos, es necesario tomar laxantes durante meses, e incluso años, para mantener heces blandas a diario. Se debe advertir a los padres o cuidadores que no suspendan el laxante sin consultar al pediatra. Suspender los laxantes demasiado pronto probablemente provocará una recurrencia rápida e interrumpirá el programa de tratamiento33. Una vez solucionado el estreñimiento, se recomienda la realización de ejercicio, y una ingesta normal de fibra y líquidos para la edad del paciente (GR B). No está recomendado de rutina el tratamiento conductual, ni siquiera cuando existe encopresis añadida34, biofeed-back ni multidisciplinar de rutina1,2; solo en los casos rebeldes.
