

- La displasia evolutiva de cadera incluye desde la luxación, la subluxación y la inestabilidad o luxabilidad, hasta una serie de anomalías radiológicas que indican displasia acetabular. Cuanto más precoz sea el diagnóstico, el tratamiento resultará más sencillo y eficaz, mejorará el pronóstico. No obstante, a pesar de los programas de cribado sistemático neonatal, se siguen diagnosticando luxaciones de caderas en etapas avanzadas de la lactancia y la infancia. El desarrollo de la cabeza femoral y del acetábulo están muy relacionados con la etapa embriofetal, ya que la presión de la cabeza femoral sobre el acetábulo contribuye a su troquelado en bóveda. Seguirá su desarrollo en la época postnatal, formándose el labrum, que circunda el acetábulo óseo, haciéndose más profunda la cavidad. La evolución del 60-80% de las displasias evolutivas de caderas detectadas en los exámenes clínicos evolucionan favorablemente de forma espontánea en 2-8 semanas y el 90% de las ecográficamente positivas serán normales 1,5-6 meses después. Se presupone una incidencia del 1-1,5 por mil de caderas luxadas y un 10-15 por mil si se incluyen las caderas luxables o inestables. En caso de ausencia de tratamiento, en 12 meses, podrían evolucionar hacia una incapacidad grave, pero fácil de evitar. Es más frecuente en niñas (frecuencia 2:1 respecto a varones), en partos de nalgas (4,5 veces más) y puede asociarse a otras deformidades visibles1.
- Sánchez Ruiz-Cabello FJ. Cribado de la displasia evolutiva de cadera. En Recomendaciones PrevInfad / PAPPS [en línea]. Actualizado octubre de 2006. [consultado 21 de marzo de 2015]. Disponible en http://www.aepap.org/previnfad/Cadera.htm
- La primera exploración de las caderas se realizará en el periodo neonatal precoz, que comprende desde el momento del nacimiento hasta los 7 días de vida. Posteriormente, se incluirá siempre la exploración de las caderas en todos los controles del Programa de Salud Infantil que se realicen durante el primer año de vida1,2,6.
- Sánchez Ruiz-Cabello FJ. Cribado de la displasia evolutiva de cadera. En Recomendaciones PrevInfad / PAPPS [en línea]. Actualizado octubre de 2006. [consultado 21 de marzo de 2015]. Disponible en http://www.aepap.org/previnfad/Cadera.htm
- Lehmann HP, Hinton R, Morello P, Santoli J; Commitee on Quality Improvement, Subcommitee on Developmental Dysplasia of the Hip. Normativa de práctica clínica: Detección precoz de la displasia del desarrollo de la cadera. Pediatrics (Ed Esp). 2000;49:4270-9.
- Shipman SA, Helfand M, Moyer VA, Yawn BP. Screening for developmental dysplasia of the hip: a systematic literature review for the US Preventive Services Task Force. Pediatrics.2006;117(3):e557-76. [consultado 8 de abril de 2015]. Disponible en http://www.uspreventiveservicestaskforce.org/Page/Topic/recommendation-summary/developmental-hip-dysplasia-screening
Barlow positivo
[C],[D]
caderas alterada en
controles PSI[E]
dudosos
negativos
- La maniobra de Ortolani pretende comprobar la reducción de una cadera previamente luxada. Debe realizarse con el paciente en decúbito supino, relajado y flexionándole las caderas y rodillas a 90º a base de pinzarle el muslo entre el pulgar del explorador por la cara interna y el segundo y tercer dedo que apretarán el relieve del trocánter. Se abduce el muslo y se estira hacia el borde acetabular mientras se presiona el trocánter hacia dentro con el segundo y tercer dedo. Si existe luxación y se reduce, se percibirá un “cloc” fuerte y se notará el resalte del muslo que se alarga. La percepción de un chasquido, crepitación o “clic” es normal y no debe inducir a sospecha clínica de displasia evolutiva de caderas. La maniobra de Ortolani traduce una luxación. Ante la positividad de la maniobra de Ortolani se realizará ecografía de caderas y se derivará al paciente a Ortopedia Pediátrica; aunque en este caso, puede plantearse una derivación directa sin confirmación ecográfica.
- La maniobra de Barlow busca comprobar la luxabilidad de una cadera reducida. Se aplica en decúbito supino con las caderas en abducción de 45º.
Mientras una cadera se fija a la pelvis, la otra se movilizará suavemente en adducción y abducción intentando deslizarla sobre el borde acetabular, intentando luxarla al adducir, empujando con el pulgar el cuello del fémur hacia fuera y hacia atrás mediante una presión axial sobre la diáfisis, y luego reduciéndola en abducción. La maniobra de Barlow traduce una cadera luxable o displásica. Ante la positividad de la maniobra de Barlow, se deberá obtener una confirmación ecográfica a las 6 semanas de vida.
- Tras el periodo neonatal precoz las maniobras de Ortolani y Barlow pierden sensibilidad. Se debe realizar en cada control del primer año de vida una exploración cuidadosa de las caderas (sobre todo mediante abducción forzada de muslos y observación de asimetrías), que puede detectar signos indirectos de luxación. La abducción forzada de los muslos resultará imposible a más de 60º en caso de que exista luxación, se aconseja explorar cada lado por separado. Otros signos indirectos son actitud asimétrica de los miembros (explorada en decúbito supino), desviación de la vulva en las niñas o el acortamiento de un muslo (se exploran mejor en flexión). La validez de la exploración clínica es baja, sobre todo su especificidad, por lo que existen falsos positivos y ello obliga a ser muy cautos al informar al a familia.
(Tabla 1)
4-6
meses
4-6
meses
2 semanas
riesgo[H]
- La ecografía de caderas diagnóstica debe realizarse hacia las 6 semanas de vida (entre las 4 y las 8 semanas). No antes de las cuatro porque la inmadurez fisiológica aumenta la proporción de falsos positivos, y no después de las ocho, pues el tamaño de los transductores dificultará su uso. Debe realizarse con el recién nacido o lactante en decúbito lateral y con la cadera en flexión unos 30-40º. La ecografía visualiza el rodete acetabular cartilaginoso que, en el niño normal cubre un mínimo del 60% de la cabeza femoral y en el patológico menos del 50%. Se considerará ecografía normal en caso de observar caderas tipo I o IIa, según la clasificación de Graf; considerando la ecografía alterada en caderas tipo IIb en adelante según dicha clasificación (Tabla 1)1,5,7.
- Sánchez Ruiz-Cabello FJ. Cribado de la displasia evolutiva de cadera. En Recomendaciones PrevInfad / PAPPS [en línea]. Actualizado octubre de 2006. [consultado 21 de marzo de 2015]. Disponible en http://www.aepap.org/previnfad/Cadera.htm
- Gobierno de Chile. Ministerio de Salud. Guía Clínica. Displasia luxante de cadera: diagnóstico y tratamiento precoz. Santiago: Minsal; 2010. [consultado 21 de marzo de 2015]. Disponible en http://web.minsal.cl/portal/url/item/955578f79a06ef2ae04001011f01678a.pdf
- Duelo M, Escribano E, Fernández M, Hijano F, Martínez A, Soriano J, eds. Programa de Salud Infantil (PSI) AEPap. Madrid: Exlibris; 2009. [consultado 8 de abril de 2015]. Disponible en https://www.aepap.org/biblioteca/programa-de-salud-infantil
-
Tabla 1. Clasificación de Graf en ecografía de caderas
Caderas normales y, por tanto, sin indicación de tratamiento. Caderas tipo I Techo óseo bueno, techo cartilaginoso envolvente, ángulo alfa igual o mayor de 60º, ceja ósea angular. Caderas tipo IIa Techo óseo suficiente, techo cartilaginoso envolvente, ángulo alfa 50-59º, ceja ósea redondeada (en niños menores de 12 semanas de vida). Caderas anormales con indicación de tratamiento. Caderas tipo IIb Igual a las tipo IIa pero en niños mayores de 12 semanas. Caderas tipo IIc Cadera ecográficamente inestable, aunque está centrada, con techo óseo insuficiente, ángulo alfa 43-49º, ceja ósea redondeada o plana y ángulo beta 65-77º. Caderas tipo IId Descentrada, con techo óseo insuficiente, ángulo alfa 43-49º, ceja ósea redondeada o plana y ángulo beta mayor de 77º. Es la primera etapa de la luxación. Caderas tipo IIIa Cadera descentrada, cabeza femoral luxada, techo óseo malo, ceja ósea plana, techo cartilaginoso desplazado hacia craneal, cartílago hialino del techo econegativo. Caderas tipo IIIb Cadera descentrada, cabeza femoral luxada, techo óseo malo, ceja ósea plana, techo cartilaginoso desplazado hacia craneal, cartílago hialino del techo ecogénico (alterado en su estructura). Caderas tipo IV Descentradas, con techo óseo malo y techo cartilaginoso desplazado hacia caudal en dirección al cotilo primitivo.
- Los marcadores de alto riesgo de displasia evolutiva de caderas tras el nacimiento son: parto en presentación de nalgas, sexo femenino y antecedentes familiares de displasia evolutiva de caderas. El resto de factores históricamente asociados a un cierto mayor riesgo de displasia evolutiva de caderas se consideran simplemente elementos que obligan a una exploración física muy atenta, pero no justifican ni tan siquiera la práctica de una ecografía, al no estar comprobada una asociación significativamente mayor. Entre estos factores cabe incluir: prematuridad, sobrepeso al nacimiento, oligoamnios, parto por cesárea, deformidades posturales (pies zambos, talos y metatarso aducto rígido), deformidades faciales, plagiocefalia, escoliosis postural neonatal y, en general, cualquier tipo de malformación congénita1,3,4,6.
- Sánchez Ruiz-Cabello FJ. Cribado de la displasia evolutiva de cadera. En Recomendaciones PrevInfad / PAPPS [en línea]. Actualizado octubre de 2006. [consultado 21 de marzo de 2015]. Disponible en http://www.aepap.org/previnfad/Cadera.htm
- Clinical Practice Guideline: early detection of developmental dysplasia of the hip. Committee on Quality Improvement, Subcommitee on Developmental Dysplasia of the Hip. American Academy of Pediatrics. Pediatrics. 2000;105(4 Pt 1):896-905.
- Patel H; Canadian Task Force on Preventive Health Care. Preventive health care, 2001 update: screening and management of developmental dysplasia of the hip in newborns. CMAJ. 2001;164(12):1669-77.
- Shipman SA, Helfand M, Moyer VA, Yawn BP. Screening for developmental dysplasia of the hip: a systematic literature review for the US Preventive Services Task Force. Pediatrics.2006;117(3):e557-76. [consultado 8 de abril de 2015]. Disponible en http://www.uspreventiveservicestaskforce.org/Page/Topic/recommendation-summary/developmental-hip-dysplasia-screening
(Tabla 2), (Figura 1)
positivos o
dudosos
ninguno
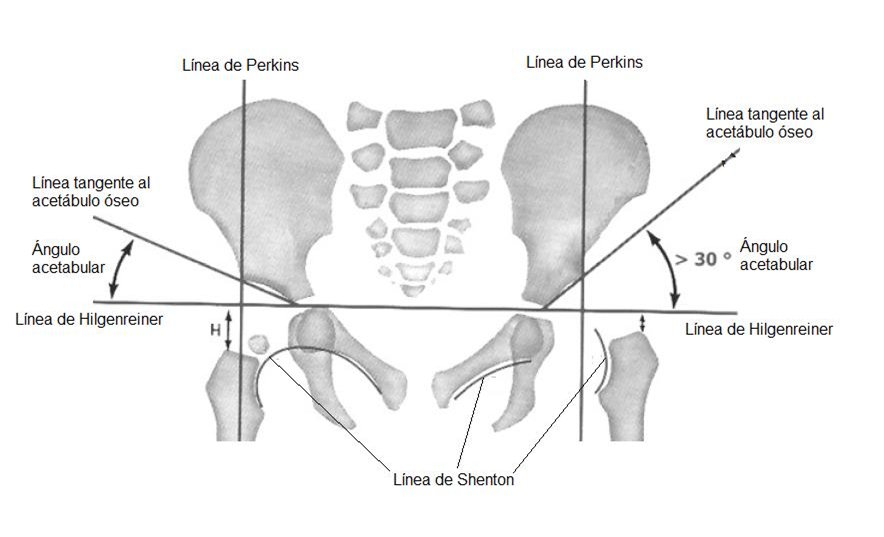
- En los casos de sospecha acaecida después de los 4-6 meses, es preferible la clásica radiografía en posición Van Rosen (en decúbito supino con abducción y rotación externa de 45º). Antes de esa edad, la radiografía no visualiza el componente acetabular cartilaginoso y puede inducir a errores. Debe quedar simétrica, bien centrada, con los agujeros obturadores de la misma anchura, con las metáfisis femorales proximales iguales y pudiendo visualizar los trocánteres menores (Tabla 2, Figura 1)5,7.
- Gobierno de Chile. Ministerio de Salud. Guía Clínica. Displasia luxante de cadera: diagnóstico y tratamiento precoz. Santiago: Minsal; 2010. [consultado 21 de marzo de 2015]. Disponible en http://web.minsal.cl/portal/url/item/955578f79a06ef2ae04001011f01678a.pdf
- Duelo M, Escribano E, Fernández M, Hijano F, Martínez A, Soriano J, eds. Programa de Salud Infantil (PSI) AEPap. Madrid: Exlibris; 2009. [consultado 8 de abril de 2015]. Disponible en https://www.aepap.org/biblioteca/programa-de-salud-infantil
-
Tabla 2. Líneas, ángulos y distancias para la interpretación de la radiografía de caderas5,7 Línea de Hilgenreiner Línea horizontal que pasa por los cartílagos trirradiados, tangente al borde inferior de la porción iliaca del hueso iliaco. Línea tangente al acetábulo óseo Parte del cartílago trirradiado. Línea de Perkins Línea vertical que pasa por la parte más externa del techo acetabular y que es perpendicular a la línea de Hilgenreiner. Ángulo acetabular Dado por la línea de Hilgenreiner y la línea tangente al acetábulo. Este ángulo mide 30º como promedio al nacimiento. Se considera patológico (displásico) un ángulo mayor de 36º al nacer y mayor de 30º a los 3 meses de edad. El ángulo acetabular disminuye 0,5-1º por mes aproximadamente, lo que indica que el acetábulo se sigue desarrollando y que a los 2 años debe estar por lo menos en 20º. Relación de la línea de Perkins con la metáfisis femoral La metáfisis femoral (si aún no ha aparecido el núcleo epifisario), se divide en 3 porciones. Normalmente la línea de Perkins debe cruzar la porción media o externa. Si dicha línea cae por la porción medial (interna), existe subluxación, y si cae más adentro, la cadera estará luxada. Línea de Shenton o arco cérvico-obturatriz Al prolongar la línea curva que sigue el bode inferior del cuello femoral, debe seguir en forma armónica con el borde superior del agujero obturador. Si este arco está quebrado, es signo de ascenso de la cabeza femoral. Núcleo de osificación de la cabeza femoral Cuando aparece, se relaciona su ubicación con la línea de Perkins y la de Hilgenreiner. Estas 2 líneas forman 4 cuadrantes en el acetábulo y el núcleo debe estar ubicado en el cuadrante ínfero-interno.
- Gobierno de Chile. Ministerio de Salud. Guía Clínica. Displasia luxante de cadera: diagnóstico y tratamiento precoz. Santiago: Minsal; 2010. [consultado 21 de marzo de 2015]. Disponible en http://web.minsal.cl/portal/url/item/955578f79a06ef2ae04001011f01678a.pdf
- Duelo M, Escribano E, Fernández M, Hijano F, Martínez A, Soriano J, eds. Programa de Salud Infantil (PSI) AEPap. Madrid: Exlibris; 2009. [consultado 8 de abril de 2015]. Disponible en https://www.aepap.org/biblioteca/programa-de-salud-infantil
-
Figura 1. Representación esquemática de una radiografía de caderas (cadera derecha normal, cadera izquierda displásica)5,7
- Gobierno de Chile. Ministerio de Salud. Guía Clínica. Displasia luxante de cadera: diagnóstico y tratamiento precoz. Santiago: Minsal; 2010. [consultado 21 de marzo de 2015]. Disponible en http://web.minsal.cl/portal/url/item/955578f79a06ef2ae04001011f01678a.pdf
- Duelo M, Escribano E, Fernández M, Hijano F, Martínez A, Soriano J, eds. Programa de Salud Infantil (PSI) AEPap. Madrid: Exlibris; 2009. [consultado 8 de abril de 2015]. Disponible en https://www.aepap.org/biblioteca/programa-de-salud-infantil
controles posteriores
4-6 meses
Pediátrica[I]
(Tabla 1)
controles posteriores
-
El tratamiento ortopédico se basa en mantener las caderas en flexión y abducción permanente durante 2-3 meses mediante una férula que permita cierta movilidad. Las principales terapias que han demostrado eficacia son: arnés de Pavlik, cojín de Frejka, calzas de yeso en abducción y tracción de partes blandas con abducción progresiva. La aplicación de doble o triple pañal no es recomendable, ya que nunca se ha podido demostrar su eficacia.
La efectividad del tratamiento ortopédico es muy elevada y mayor cuanto más precoz. Si por el exceso de presión se impide la irrigación de la cabeza femoral puede facilitarse la aparición de su necrosis aséptica. En los casos de diagnóstico tardío (sobre todo a partir del sexto mes) o en aquellos que no responden bien al tratamiento ortopédico, puede ser necesaria la cirugía correctora mediante tenotomía de aductores o del psoas, reducción quirúrgica, osteotomía femoral o del hueso ilíaco. Las posibles complicaciones del tratamiento quirúrgico son necrosis avascular, displasia residual, fallo en la reducción y, a largo plazo, mayor incidencia de osteoartrosis5,6,7.
- Gobierno de Chile. Ministerio de Salud. Guía Clínica. Displasia luxante de cadera: diagnóstico y tratamiento precoz. Santiago: Minsal; 2010. [consultado 21 de marzo de 2015]. Disponible en http://web.minsal.cl/portal/url/item/955578f79a06ef2ae04001011f01678a.pdf
- Shipman SA, Helfand M, Moyer VA, Yawn BP. Screening for developmental dysplasia of the hip: a systematic literature review for the US Preventive Services Task Force. Pediatrics.2006;117(3):e557-76. [consultado 8 de abril de 2015]. Disponible en http://www.uspreventiveservicestaskforce.org/Page/Topic/recommendation-summary/developmental-hip-dysplasia-screening
- Duelo M, Escribano E, Fernández M, Hijano F, Martínez A, Soriano J, eds. Programa de Salud Infantil (PSI) AEPap. Madrid: Exlibris; 2009. [consultado 8 de abril de 2015]. Disponible en https://www.aepap.org/biblioteca/programa-de-salud-infantil
- La ecografía de caderas diagnóstica debe realizarse hacia las 6 semanas de vida (entre las 4 y las 8 semanas). No antes de las cuatro porque la inmadurez fisiológica aumenta la proporción de falsos positivos, y no después de las ocho, pues el tamaño de los transductores dificultará su uso. Debe realizarse con el recién nacido o lactante en decúbito lateral y con la cadera en flexión unos 30-40º. La ecografía visualiza el rodete acetabular cartilaginoso que, en el niño normal cubre un mínimo del 60% de la cabeza femoral y en el patológico menos del 50%. Se considerará ecografía normal en caso de observar caderas tipo I o IIa, según la clasificación de Graf; considerando la ecografía alterada en caderas tipo IIb en adelante según dicha clasificación (Tabla 1)1,5,7.X
- Sánchez Ruiz-Cabello FJ. Cribado de la displasia evolutiva de cadera. En Recomendaciones PrevInfad / PAPPS [en línea]. Actualizado octubre de 2006. [consultado 21 de marzo de 2015]. Disponible en http://www.aepap.org/previnfad/Cadera.htm
- Gobierno de Chile. Ministerio de Salud. Guía Clínica. Displasia luxante de cadera: diagnóstico y tratamiento precoz. Santiago: Minsal; 2010. [consultado 21 de marzo de 2015]. Disponible en http://web.minsal.cl/portal/url/item/955578f79a06ef2ae04001011f01678a.pdf
- Duelo M, Escribano E, Fernández M, Hijano F, Martínez A, Soriano J, eds. Programa de Salud Infantil (PSI) AEPap. Madrid: Exlibris; 2009. [consultado 8 de abril de 2015]. Disponible en https://www.aepap.org/biblioteca/programa-de-salud-infantil
X-
Tabla 1. Clasificación de Graf en ecografía de caderas
Caderas normales y, por tanto, sin indicación de tratamiento. Caderas tipo I Techo óseo bueno, techo cartilaginoso envolvente, ángulo alfa igual o mayor de 60º, ceja ósea angular. Caderas tipo IIa Techo óseo suficiente, techo cartilaginoso envolvente, ángulo alfa 50-59º, ceja ósea redondeada (en niños menores de 12 semanas de vida). Caderas anormales con indicación de tratamiento. Caderas tipo IIb Igual a las tipo IIa pero en niños mayores de 12 semanas. Caderas tipo IIc Cadera ecográficamente inestable, aunque está centrada, con techo óseo insuficiente, ángulo alfa 43-49º, ceja ósea redondeada o plana y ángulo beta 65-77º. Caderas tipo IId Descentrada, con techo óseo insuficiente, ángulo alfa 43-49º, ceja ósea redondeada o plana y ángulo beta mayor de 77º. Es la primera etapa de la luxación. Caderas tipo IIIa Cadera descentrada, cabeza femoral luxada, techo óseo malo, ceja ósea plana, techo cartilaginoso desplazado hacia craneal, cartílago hialino del techo econegativo. Caderas tipo IIIb Cadera descentrada, cabeza femoral luxada, techo óseo malo, ceja ósea plana, techo cartilaginoso desplazado hacia craneal, cartílago hialino del techo ecogénico (alterado en su estructura). Caderas tipo IV Descentradas, con techo óseo malo y techo cartilaginoso desplazado hacia caudal en dirección al cotilo primitivo.
-
