

Sospecha de anafilaxia
La dificultad en el diagnostico se debe a que no hay un signo o síntoma que sea patognomónico, lo único típico es la rápida progresión en la gravedad o intensidad de los síntomas.
Se han establecido tres criterios1 con los que se pueden identificar más del 95% de los casos de anafilaxia (ver tabla 1). Como la mayoría de las anafilaxias cursan con síntomas cutáneos (>80%), con el primer criterio al menos un 80% de las anafilaxias pueden ser diagnosticadas. Con los criterios segundo y tercero se pueden diagnosticar las presentaciones menos típicas, como es el caso de las que cursan sin afectación cutánea (hasta un 20%) y las que presentan exclusivamente hipotensión.
Es preferible utilizar el término anafilaxia y no shock anafiláctico, pues no es necesario que este aparezca para diagnosticar anafilaxia. Igualmente se desaconseja otros términos como reacción alérgica, reacción alérgica aguda, reacción alérgica mediada por Ig E reacción anafilactoide etc.2
Diagnóstico diferencial3
Enfermedades afectan piel o mucosas
- Urticaria aguda generalizada
- Angioedema
- Déficit de C1 inhibidor hereditario o adquirido
- Síndrome alérgico oral
- Mastocitosis
Enfermedades cardiovasculares
- Síncope vasovagal
- Shock cardiogénico
- Arritmia cardiaca
- Crisis hipertensiva
- Infarto agudo de miocardio
Enfermedades respiratorias (que cursan con distrés respiratorio agudo)
- Asma
- Disfunción de las cuerdas vocales
- Laringitis aguda
- Embolismo pulmonar agudo
- Aspiración de cuerpo extraño
Enfermedades neuropsiquiátricas
- Accidente cerebrovascular
- Epilepsia
- Crisis de ansiedad
- Globo histérico
- Disnea psicógena
Causas de “flushing”
- Tumores
- Alcohol
- Medicaciones
Otros
- Espasmo del sollozo
- Síndrome de hiperpermeabilidad capilar
- Escombroidosis
- Otras causas de shock
- Síndrome del restaurante chino
- Enfermedad del suero
- Invaginación intestinal
(Aspecto general, respiración, circulación)
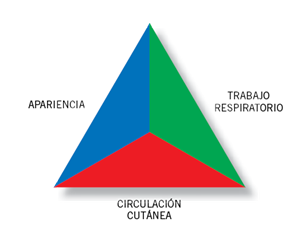
Triángulo de evaluación pediátrica (TEP)
El TEP es una herramienta rápida y muy útil para la valoración inicial del paciente pediátrico4. Como su nombre indica, se compone de tres lados: la apariencia del paciente, su trabajo respiratorio y su circulación cutánea. Con ellos, y simplemente observando y escuchando al niño, el TEP nos da una valoración del estado fisiológico global del niño , es decir su estado general de oxigenación, ventilación, perfusión y función cerebral, y de sus necesidades urgentes para mantener una adecuada homeostasis, aunque no proporciona un diagnóstico.
|
Apariencia |
Trabajo Respiratorio |
Circulación Cutánea |
Estado |
|
N |
N |
N |
ESTABLE |
|
A |
N |
N |
DISFUNCIÓN SNC |
|
N |
A |
N |
DIFICULTAD RESPIRATORIA |
|
A |
A |
N |
FALLO RESPIRATORIO |
|
N |
N |
A |
SHOCK COMPENSADO |
|
A |
N |
A |
SHOCK DESCOMPENSADO |
|
A |
A |
A |
PCR |
*N: Normal A: Alterada
cardiorrespiratoria
Administrar ADRENALINA IM[D]
Dosis: 0,01 mg/kg/dosis
Retirar posible alérgeno
Solicitar ayuda sanitaria
Adrenalina IM5
Es el fármaco de elección en una anafilaxia y su uso debe ser lo más rápido posible. En pediatría no existen contraindicaciones absolutas para el uso de adrenalina. La vía de elección para su administración es la intramuscular, en la parte anterolateral del músculo vasto externo (muslo). Es conveniente advertir que en ocasiones tras su administración puede producir ansiedad, mareo, palidez, temblor, palpitaciones y cefalea.
La adrenalina intramuscular debe administrase a una dosis de 0,01 mg/kg peso de la concentración 1:1000 (1 mg = 1 ml), hasta una dosis máxima de 0,5 mg. Esta dosis puede repetirse a los 5-10 minutos si es necesario.
En España se disponen de dispositivos de adrenalina auto-inyectable en dosis de 0,15 mg para niños con peso entre 10-25 kg y dosis de 0,30 mg para niños con peso superior a 25 kg.
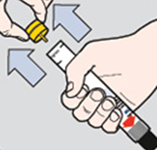
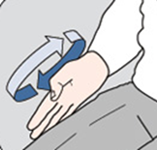
La adrenalina auto-inyectable se administra de la siguiente forma:
- Sujetar con fuerza el autoinyector con la mano dominante con el pulgar hacia el lado de la tapa de seguridad.
- Retirar la tapa, azul (Altellus) o amarilla (Jext), de la parte de atrás más ancha.
- Apretar enérgicamente en ángulo recto (90º) en el muslo (incluso a través de la ropa) por la parte estrecha, naranja (Altellus) o negra (Jext), hasta oír un “clic”.
- Mantener unos 10 segundos y retirar.
- Hacer masaje en la zona unos 10 segundos.
- Se pueden repetir dosis a los 5-10 minutos si no hay mejoría.

- Oxígenoterapía
- Decúbito supino con piernas elevadas
- S. Fisiológico a 20 ml/kg iv. o intraóseo
- Oxígenoterapía
- Sentado
- Adrenalina/salbutamol nebulizados
- Estridor: Considerar budesonida nebulizada
- Antihismínicos orales
- Observación 2 horas (puede ser inicio de anafilaxia)
Mejoría de la clínica
+
S.F. y/o adrenalina/salbutamol neb
Observación
Pautar AIA al alta si procede[G]
Derivar consulta Alergia Infantil si sospecha alérgeno implicado
Remitir hospital3,5
Todo niño que haya presentado una anafilaxia debe permanecer en observación hospitalaria durante al menos 6 horas tras la resolución, debiendo ser ese tiempo más prolongado e individualizado si presentan síntomas refractarios o tiene antecedentes de reacciones bifásicas, en caso de anafilaxia grave, asma previa con broncoespasmo grave, si el niño vive muy alejado del centro hospitalario o situaciones en las que la exposición al alérgeno pueda repetirse con facilidad.
Una vez resuelto el cuadro y tras el periodo de observación pertinente el niño puede recibir el alta hospitalaria con una serie de recomendaciones:
- Informar sobre cómo reconocer la anafilaxia.
- Dar normas de evitación del agente desencadenante o sospechoso por escrito.
- Plan de acción por escrito.
- Prescribir si está indicado dispositivo de adrenalina auto-inyectable (2 AIA como mínimo) y adiestrar en su manejo al niño y familiares/cuidadores.
- Llevar siempre identificación de riesgo de anafilaxia y desencadenantes posibles
- Derivar a Alergia Pediátrica con carácter preferente para estudio y seguimiento.
Tratamiento hospitalario6
- Adrenalina iv: La vía intravenosa está indicada en niños con anafilaxia grave que no responde a dosis repetidas de adrenalina Intramuscular o en caso de parada cardiaca. Debe administrarse en medio hospitalario bajo monitorización y preferentemente en unidad de cuidados intensivos pediátricos por el riesgo de efectos secundarios (hipertensión, isquemia miocárdica y arritmias).
La perfusión intravenosa de adrenalina se prepara diluyendo 1 mg de adrenalina en 100 ml de Solución Salina Fisiológica (0,01 mg/ml) y la dosis es de 0,1 a 1 mcg/kg/min en función de la gravedad del cuadro. Se debe suspender la infusión de forma progresiva. La vía intraósea puede ser una medida alternativa es ausencia de acceso iv. - Glucagón: Los niños en tratamiento con beta-bloqueantes pueden ser resistentes al tratamiento con adrenalina, y desarrollar hipotensión refractaria y bradicardia prolongada. En estos casos está indicado la administración de glucagón debido a que su acción inotrópica y cronotropa no está mediada por los receptores beta-adrenérgicos.
Se debe administrar a dosis de 20-30 µg/kg, hasta un máximo de 1 mg, por vía intravenosa o intramuscular, pudiendo repetirse a los 5 minutos o seguida de una infusión a 5-15 µg/minuto. Los efectos secundarios más frecuentes son náuseas y vómitos, por lo que precisa protección de la vía aérea. - Atropina y otros fármacos vasopresores: La atropina esta indicada en caso de bradicardia prolongada, a dosis de 0,02 mg/kg.
En niños con hipotensión refractaria, a pesar de la administración de adrenalina y reposición de volumen, esta indicado el tratamiento con dopamina a dosis de 5-20 µg/kg/minuto. Si no hay respuesta se puede utilizar dobutamina, noradrenalina o vasopresina. - Corticoides: Los corticosteroides pueden ser útiles para prevenir los síntomas prolongados de la anafilaxia. En niños con asma asociada, el tratamiento precoz con corticosteroides previene la aparición de reacciones bifásicas. Puede utilizarse la hidrocortisona, vía intravenosa o intramuscular,su administración debe realizarse lentamente a dosis de 10-15 mg/kg/dosis, hasta un máximo de 500 mg y puede repetirse cada 6 horas. Otra opción es la metilprednisolona a dosis de 1-2 mg/kg/dosis hasta un máximo de 125 mg, y posteriormente 1-2 mg/kg/día, distribuidos en 3 o 4 dosis.
- Antihistamínicos: Se utiliza la dexclorfeniramina, por vía intravenosa, intramuscular o subcutánea, pero se aconseja siempre una administración lenta para evitar efectos secundarios. La dosis inicial de dexclorafeniramina (Polaramine® 1 ampolla=5 mg) es de 0,15-0,30 mg/kg/dosis, hasta un máximo de 5 mg/dosis, y posteriormente puede repetirse cada 6-8 horas, hasta una dosis máxima diaria de 18 mg.
También pueden administrase por vía oral, si la situación lo permite, para el alivio de los síntomas cutáneos.
-
Prescripción de adrenalina auto-inyectable (AIA)
Los niños con riesgo de presentar reacciones de anafilaxia deben llevar consigo auto-inyectables de adrenalina, con el fin de poder utilizarlos en caso de reacción. En el caso de su utilización precoz, está descrita la menor necesidad de utilización de otros tratamientos.
Hay unas indicaciones para la prescripción de adrenalina auto-inyectable:5
- Indicaciones absolutas:
- Anafilaxia previa por alimentos o látex.
- Anafilaxia previa inducida por ejercicio.
- Anafilaxia previa idiopática.
- Alergia alimentaria y asma grave concomitante.
- Alergia a veneno de himenóptero con reacciones sistémicas.
- Indicaciones relativas:
- Reacción alérgica previa ante trazas de alimento*.
- Reacción alérgica previa a cacahuetes y frutos secos*.
- Domicilio lejano de los servicios médicos y reacción alérgica previa con alimentos, látex o veneno de himenópteros.
- Alergia alimentaria en el adolescente*.
*Excluyendo síndrome alergia oral.
Tratamiento domiciliario de urticaria-angioedema3
- Antihistamínicos: Solo son eficaces para aliviar los síntomas cutáneos, por lo que su uso aislado en caso de anafilaxia es insuficiente. Se pueden pautar al alta de cuadro de urticaria-angioedema o tras anafilaxia para control de síntomas cutáneos.
Podemos utilizar:- Hidroxicina (Atarax® solución 10 mg/5 ml o comp 25 mg) a dosis de 1-2,5 mg/kg/día (1 mg = 0,5 ml) en 3 dosis con un máximo de 75 mg día en niños de más de 40 Kg repartidos en varias dosis. Su efecto sedante ayuda en la disminución del prurito.
Esta contraindicado su uso en prolongación del intervalo QT congénito o adquirido o con factores de riesgo predisponentes para la prolongación del mismo. - Cetiricina (Zyrtec® solución 1mg/ ml o comp 10 mg),a dosis de: a partir de 12 años 10 mg una vez al día, entre 6 y 12 años 5 mg una vez al día, entre 2 y 6 años: 2,5 mg una vez al día.
- Corticoides orales: Los corticoides son útiles para prevenir los síntomas prolongados de la anafilaxia y se pueden utilizar por vía oral en ciclos cortos (3 a 5 días) tras el alta, tanto en caso de urticaria-angioedema como de anafilaxia.
Podemos utilizar:- Prednisolona (Estilsona® gotas) para niños más pequeños a dosis de 1-2 mg/kg/día en 2 dosis (1ml= 7 mg; y 1 mg= 6 gotas= 0,15 ml)
- Prednisona (Dacortin®comp o Prednisona® Alonga comp) a dosis de 1-2 mg/kg/día en 2-3 dosis para niños más mayores hasta un máximo de 40 mg/día
