Estreñimiento en menores de 6 meses [A]
(Ver Estreñimiento en mayores de 6 meses)
Se ha considerado realizar dos algoritmos diferenciados según la edad de presentación. El primero en pacientes menores de 6 meses y el segundo en pacientes mayores de seis meses. El motivo de esta distinción es que en los lactantes menores de seis meses tienen diferentes consideraciones diagnosticas y de manejo terapéutico dada la mayor probabilidad de presentar alteraciones estructurales anatómicas desde su nacimiento1. La elaboración de este algoritmo está basado en su mayor parte en dos documentos realizados con metodología de Medicina basada en la evidencia, como son las recomendaciones basadas en la evidencia de la EPSGHAN y NASPGHAN1 y la Guía de prctica clínica (GPC) del National Institute for ClinicalExcellence (NICE)2.
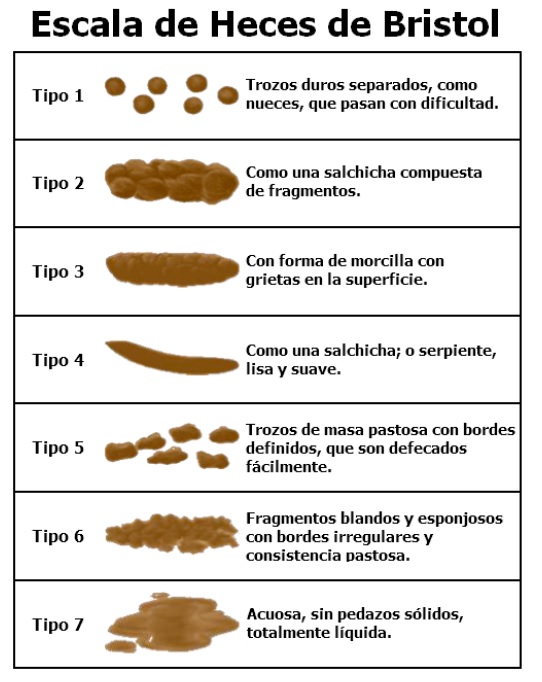
Para la definición de estreñimiento funcional se ha utilizado los criterios de Roma III3 en menores de 4 años y en mayores de cuatro años4 (tabla 1). Con estos criterios se consigue diagnosticar el 87% de los estreñimientos funcionales5, para el resto es aconsejable utilizar otra definición como “Retraso o dificultad en la defecación que está presente durante al menos dos semanas y que tiene la intensidad suficiente como para provocar un malestar significativo en el paciente6. Para el patrón de defecación se sugiere seguir la escala de Bristol7 Figura 1. (GR C).
La incontinencia fecal8 se define como la emisión de heces (manchas en caso de ensuciamiento o heces completas en caso de encopresis) en lugares inapropiados (ropa, suelo, cama). Puede ser el resultado de:
- Incontinencia fecal orgánica (por problemas neurológicos o del esfínter)
- b. Incontinencia fecal funcional, a su vez dividida en: Incontinencia fecal asociada a estreñimiento (retentiva). Incontinencia fecal no retentiva (ocurre en niños con edad mental mayor de 4 años, sin evidencia de estreñimiento).
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
- National Collaborating Centre for Women’s and Children’s Health (UK). Constipation in Children and Young People: Diagnosis and Management of Idiopathic Childhood Constipation in Primary and Secondary Care [Internet]. London: RCOG Press; 2010 [citado 3 de mayo de 2014]. Recuperado a partir de: http://www.ncbi.nlm.nih.gov/books/NBK65365/
- Hyman PE, Milla PJ, Benninga MA, Davidson GP, Fleisher DF, Taminiau J. Childhood functional gastrointestinal disorders: neonate/toddler. Gastroenterology.2006;130:1519-26.
- Rasquin A, Di Lorenzo C, Forbes D, Guiraldes E, Hyams JS, Staiano A, et al. Childhood functional gastrointestinal disorders: child/adolescent. Gastroenterology.2006;130:1527-37.
- Burgers R, Levin AD, Di Lorenzo C, Dijkgraaf MGW, Benninga MA. Functional defecation disorders in children: comparing the Rome II with the Rome III criteria. J Pediatr. 2012;161:615-620.
- Constipation Guideline Committee of the North American Society for Pediatric Gastroenterology, Hepatology and Nutrition. Evaluation and treatment of constipation in infants and children: recommendations of the North American Society for Pediatric Gastroenterology, Hepatology and Nutrition. J Pediatr Gastroenterol Nutr. 2006;43:e1-13.
- Lewis SJ, Heaton KW. Stool form scale as a useful guide to intestinal transit time. Scand J Gastroenterol. septiembre de 1997;32:920-4.
- Benninga M, Candy DCA, Catto-Smith AG, Clayden G, Loening-Baucke V, Di Lorenzo C, et al. The Paris Consensus on Childhood Constipation Terminology (PACCT) Group. J Pediatr Gastroenterol Nutr. 2005;40:273-5.
Se debe hacer diagnóstico diferencial con la disquecia del lactante3: lactantes < 6 meses con al menos 10 minutos de llanto y esfuerzo antes de la emisión de heces blandas y ausencia de otros problemas de salud. Al parecer motivado por inmadurez entre los músculos abdominales y los del suelo pélvico. Es una situación fisiológica que se resuelve espontáneamente y no precisa tratamiento1.
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
- Hyman PE, Milla PJ, Benninga MA, Davidson GP, Fleisher DF, Taminiau J. Childhood functional gastrointestinal disorders: neonate/toddler. Gastroenterology.2006;130:1519-26.
-
Hay que tener en cuenta la variabilidad de los patrones de defecación en los lactantes menores de seis meses (tabla 6)9. Algunos lactantes menores de dos meses lactados al pecho pueden tener un ritmo normal intestinal de hasta una deposición cada 6 a 7 días de características blandas/líquidas sin molestias10.
- Fontana M, Bianchi C, Cataldo F, Conti Nibali S, Cucchiara S. Bowel frequency in healthy children. Acta Paediatr Scand. 1989;78:682-4.
- Ferry GD, Klish WJ, Hoppi AG. Constipation in children: Etiology and diagnosis. . [Monografía en Internet]. UpToDate; 2014.[fecha de acceso 12 junio de 2014] Disponible en: http://www.uptodate.com/.
Los síntomas y signos de alarma se detallan en la tabla 2, tabla 3 y tabla 4. (GR C). Se debe realizar una exploración física completa y valoración del estado nutricional (GR C)1. El diagnostico diferencial con la etiología de estreñimiento orgánico se muestra en la tabla 51,2.
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
- National Collaborating Centre for Women’s and C ildren’s Healt (UK). Constipation in C ildren and Young People: Diagnosis and Management of Idiopathic Childhood Constipation in Primary and Secondary Care [Internet]. London: RCOG Press; 2010 [citado 3 de mayo de 2014]. Recuperado a partir de: http://www.ncbi.nlm.nih.gov/books/NBK65365/
- En cualquiera de las actuaciones anteriores, si no se encuentra mejoría u ocurre alguna recaída se debe derivar a atención especializada. Esta situación es considerada igual que la presencia de signos de alarma (GR C)2.
- National Collaborating Centre for Women’s and C ildren’s Healt (UK). Constipation in C ildren and Young People: Diagnosis and Management of Idiopathic Childhood Constipation in Primary and Secondary Care [Internet]. London: RCOG Press; 2010 [citado 3 de mayo de 2014]. Recuperado a partir de: http://www.ncbi.nlm.nih.gov/books/NBK65365/
Ocasionalmente rectal
- Considerar iniciar tratamiento oral con Lactulosa de forma paulatina ascendente hasta alcanzar dosis máxima (GR B)1. Ocasionalmente si Impactación rectal enemas de suero salino (GRB B)1. La utilización de carbonato Magnésico debe hacerse con precaución por la posibilidad de hipermagesemia en lactantes suscpetibles2. Las dosis se pueden ver en la tabla 7.
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
- National Collaborating Centre for Women’s and C ildren’s Healt (UK). Constipation in C ildren and Young People: Diagnosis and Management of Idiopathic Childhood Constipation in Primary and Secondary Care [Internet]. London: RCOG Press; 2010 [citado 3 de mayo de 2014]. Recuperado a partir de: http://www.ncbi.nlm.nih.gov/books/NBK65365/
semanas [E]
- Es útil reevaluar al niño en dos semanas para confirmar el patrón defecatorio o los signos de alarma. Si no presentara signos de alarma se confirma estreñimiento funcional por leche materna y no precisa tratamiento.
1 Verificar preparación formula
2. Diario de alimentación
3. Historia de tratamientos previos
- En primer lugar, revisar que la preparación de la fórmula sea correcta, un aumento de concentración puede llevar a estreñimiento (GR C), aquí nos sería útil la encuesta dietética de tres días. Las medidas educativas y de manipulación no son efectivas (GR B). No existe evidencia actualmente de que el tratamiento dietético mediante fórmulas enriquecidas en prebióticos, Galato-fructo oligosacáridos (GOS-FOS), proteínas parcialmente hidrolizadas, probióticos y pobres en lactosa mejore el estreñimiento1 (GR B). El uso de leches enriquecidas con palmitato en posición beta aumentan el número de deposiciones y reblandecen las heces, pero los estudios que existen son de escasa calidad metodológica como para recomendar su uso de forma general (GR B). No existe evidencia de que la exención de proteínas de leche de vaca y sustitución por leche de soja o hidrolizados extensos mejore el estreñimiento1(GR B).
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
Tratamiento
- Mantener el tratamiento que previamente haya sido eficaz. No existen estudios de evaluación de mas de dos meses de tratamiento. En general, se mantendrá el tratamiento con un mínimo de dos meses con disminución paulatina.
- Volver a valorar si se cumple el tratamiento y los consejos dados previamente (GRC)1
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
Estreñimiento en mayores de 6 meses [A]
(Ver Estreñimiento en menores de 6 meses)
- En primer lugar debemos ver si existen signos de alarma (tablas 1,2,3,4)
Atención especializada [D]
- En el caso de que la existencia de signos de alarma, se derivará directamente a atención especializada o se realizará tratamiento especifico. Los signos de alarma también pueden aparecer en cualquier momento de la evolución del paciente.
- Los síntomas y signos de alarma se detallan en la tabla 2, tabla 3 y tabla 4. (GR C). Se debe realizar una exploración física completa y valoración del estado nutricional (GR C) 1. El diagnostico diferencial con la etiología de estreñimiento orgánico se muestra en la tabla 5 1, 2.
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
- National Collaborating Centre for Women’s and C ildren’s Healt (UK). Constipation in C ildren and Young People: Diagnosis and Management of Idiopathic Childhood Constipation in Primary and Secondary Care [Internet]. London: RCOG Press; 2010 [citado 3 de mayo de 2014]. Recuperado a partir de: http://www.ncbi.nlm.nih.gov/books/NBK65365/
No se recomienda la realización de pruebas complementarias en ausencia de signos de alarma, una buena historia clínica y exploración cuidadosa consistente en exploración completa, valoración nutricional y tacto rectal (detecta estenosis canal anal y presencia de fecalomas) es suficiente para el diagnóstico de estreñimiento funcional. Un diagnóstico diferencial se presenta en la tabla 5 1, 2(GR C). Ante la presencia de signos de alarma se solicitará pruebas de primer nivel 2:
- hemograma, bioquímica básica con ionograma y calcio, TSH solo casos de retraso de crecimiento (el estreñimiento solo se presenta en el 2,5% como primer síntoma en el hipotiroidismo (GR C) 11 Ig A total y IgA antitransglutaminasa. en casos de retraso ponderal y estatural, test del sudor en casos de retraso evacuación meconio y antecedentes familiares, sistemático y sedimento de orina.
No se recomienda de rutina la realización de pruebas de imagen 1, 2, 12:- La radiografía simple de abdomen presenta gran variabilidad interobservador, escasa reproductibilidad, escaso valor discriminativo para diferenciar el estreñimiento de la incontinencia fecal no retentiva (grado B), solo recomendado en exploración difícil (obesidad, negativa a la inspección anal) (GR C).
- No existe evidencia que la ecografía abdominal añada ninguna información a la exploración física y anamnesis por lo que tiene escaso valor para el diagnóstico de estreñimiento funcional (GR C). Puede ser útil en la Impactación fecal y seguimiento del estreñimiento mediante la medición del diámetro del recto 13 (GR B) 14.
- El enema opaco no ha mostrado utilidad (solo en sospecha de anomalías anatómicas) (GR B).
- El tránsito digestivo no ha mostrado utilidad (falsos negativos). Reservado a algunos tipos de estreñimientos pertinaces y previo a intervención quirúrgica (GR B).
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
- National Collaborating Centre for Women’s and C ildren’s Healt (UK). Constipation in C ildren and Young People: Diagnosis and Management of Idiopathic Childhood Constipation in Primary and Secondary Care [Internet]. London: RCOG Press; 2010 [citado 3 de mayo de 2014]. Recuperado a partir de: http://www.ncbi.nlm.nih.gov/books/NBK65365/
- Bennett WE Jr, Heuckeroth RO. Hypothyroidism is a rare cause of isolated constipation. J Pediatr Gastroenterol Nutr. 2012;54:285-7.
- Pensabene L, Buonomo C, Fishman L, Chitkara D, Nurko S. Lack of utility of abdominal x-rays in the evaluation of children with constipation: comparison of different scoring methods. J Pediatr Gastroenterol Nutr. 2010;51:155-9.
- Karaman A, Ramadan U, Karaman I, Gökharman D, Erdoğan D, Kacar M, et al. Diagnosis and follow-up in constipated children: should we use ultrasound? J Pediatr Surg. 2010;45:1849-55.
- Berger MY, Tabbers MM, Kurver MJ, Boluyt N, Benninga MA. Value of abdominal radiography, colonic transit time, and rectal ultrasound scanning in the diagnosis of idiopathic constipation in children: a systematic review. J Pediatr. 2012;161:44-50.e1-2.
Mantenimiento [I]
- El objetivo del tratamiento de la Impactación fecal es mantener el recto vacío para incrementar la sensibilidad rectal disminuida por la distensión e itando as la encopresis. En primer lugar, se debe tratar las lesiones perianales (fisuras) si las hubiera junto con una dieta pobre en residuos. El tratamiento de elección es el Politetilenglicol (PEG) por vía oral (tabla 7) (GR B).1 Puede producir incontinencia. Se prefiere la vía oral a la rectal por ser igualmente eficaz, mejor tolerado y mas cómoda.15 Solo se recurre a la vía rectal cuando fracasa la primera. Eficacia comparable con los enemas de fosfatos16 y mas eficaz que placebo.17 No existe diferencia en la eficacia entre el PEG 3350+electrolitos y el PEG 4000 sin electrolitos, pero el último aunque tiene mejor palatabilidad no está autorización en España para desimpactación. Se debe revisar en dos semanas para ver si el tratamiento ha sido eficaz.
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
- Savino F, Viola S, Erasmo M, Di Nardo G, Oliva S, Cucchiara S. Efficacy and tolerability of peg-only laxative on faecal impaction and chronic constipation in children. A controlled double blind randomized study vs a standard peg-electrolyte laxative. BMC Pediatr. 2012;12:178.
- Bekkali N-L-H, van den Berg M-M, Dijkgraaf MGW, van Wijk MP, Bongers MEJ, Liem O, et al. Rectal fecal impaction treatment in childhood constipation: enemas versus high doses oral PEG. Pediatrics. 2009;124:e1108-1115.
- Candy D, Belsey J. Macrogol (polyethylene glycol) laxatives in children with functional constipation and faecal impaction: a systematic review. Arch Dis Child. 2009;94:156-60.
- La Impactación fecal se define como: masa dura en hemiabdomen izquierdo como consecuencia de una gran retención de heces, que se puede demostrar por palpación por tacto rectal o por Rx de abdomen (solamente en casos de negativa a la exploración, o imposibilidad de realizar examen físico).
Si no existe Impactación, se debe comenzar tratamiento de mantenimiento. El tratamiento del estreñimiento no está basado en pruebas de alta calidad metodológica , la mayoría de los estudios son de calidad moderada o baja y muchos de ellos están basados en opiniones de expertos.19
El tratamiento de elección son los laxantes osmóticos y entre ellos el PEG, de segunda línea quedan los lubricantes y los estimulantes como rescate.1,2
No existe evidencia de que los suplementos de fibra o adicción de alimentos ricos en fibra, cambio de estilo de vida, aumento del ejercicio, aumento de la ingestión de líquidos, retirada de la leche de la dieta y sustitución por leche de soja , la adicción de probióticos20 o prebióticos, la psicoterapia, los consejos psicosociales, la hipnosis clínica, el entrenamiento y reentrenamiento del hábito intestinal, por si solos sean eficaces.1,2 Tampoco está recomendado derivar al psicólogo de rutina2. No existe evidencia de que la medicina alternativa sea eficaz (homepatía, terapia musculoesqueletica, manipulaciones oesteopáticas, quiroprácticas, yoga.21
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
- National Collaborating Centre for Women’s and C ildren’s Healt (UK). Constipation in C ildren and Young People: Diagnosis and Management of Idiopathic Childhood Constipation in Primary and Secondary Care [Internet]. London: RCOG Press; 2010 [citado 3 de mayo de 2014]. Recuperado a partir de: http://www.ncbi.nlm.nih.gov/books/NBK65365/
- Pijpers MAM, Tabbers MM, Benninga MA, Berger MY. Currently recommended treatments of childhood constipation are not evidence based: a systematic literature review on the effect of laxative treatment and dietary measures. Arch Dis Child. 2008;94:117-31.
- Horvath A, Szajewska H. Probiotics, prebiotics, and dietary fiber in the management of functional gastrointestinal disorders. World Rev Nutr Diet. 2013;108:40-8.
- Sánchez Bueno I, Buñuel Álvarez JC, Cortés Marina R . Los tratamientos no farmacológicos para el estreñimiento se basan en un pobre nivel de evidencia. Evid Pediatr. 2012;8:32.
Respuesta [J]
- El tratamiento de elección es el PEG (tabla 7) por ser superior a placebo22 a otros laxantes osmóticos23,24,y seguros a partir de los 6 meses de edad25. Se emplean dosis crecientes hasta conseguir el efecto deseado con revisión clínica en dos semanas2 (GR B).
- National Collaborating Centre for Women’s and C ildren’s Healt (UK). Constipation in C ildren and Young People: Diagnosis and Management of Idiopathic Childhood Constipation in Primary and Secondary Care [Internet]. London: RCOG Press; 2010 [citado 3 de mayo de 2014]. Recuperado a partir de: http://www.ncbi.nlm.nih.gov/books/NBK65365/
- Aizpurua Galdeano MP. El PEG3350 es efectivo en el tratamiento del estreñimiento funcional. Evid Pediatr. 2009; 5: 10.
- Lee-Robichaud H, Thomas K, Morgan J, Nelson RL. Lactulose versus Polyethylene Glycol for Chronic Constipation. Cochrane Database Syst Rev. 2010:CD007570.
- Gordon M, Naidoo K, Akobeng AK, Thomas AG. Cochrane Review: Osmotic and stimulant laxatives for the management of childhood constipation (Review). Evid-Based Child Health Cochrane Rev J. enero de 2013;8:57-109.
- Thomson MA, Jenkins HR, Bisset WM, Heuschkel R, Kalra DS, Green MR, et al. Polyethylene glycol 3350 plus electrolytes for chronic constipation in children: a double blind, placebo controlled, crossover study. Arch Dis Child. 2007;92:996-1000.
estimulante
- Si la respuesta no ha sido eficaz en dos semanas, se añade al tratamiento un laxante estimulante, de elección la vía oral: senósidos, picosulfato sódico, alternativa la vía rectal (bisacodilo). En niños menores de un año existe la opción de enemas de citrato sódico, sólo eficaces en Impactación leve (ver dosis tabla 7).
+/- lactulosa [H]
- Si existe intolerancia al PEG (vómitos, nauseas, flatulencia importante), se sustituirá por laxante estimulante al igual que en la opción (G). Otros laxantes como lactitol no existen estudios que valoren su eficacia. Se puede intentar aceite mineral en mayores de 2 años por vía rectal pero presenta menor eficacia2 (tabla 7). Los enemas de fosfatos hipertónicos no se aconsejan su uso en atención primaria, solo en atención especializada y si fracasan las otras medidas, ante la posibilidad de producir hipocalcemias con hiperfostatemias severas18 (GR B). Tampoco se aconsejan los enemas de PEG2. Si no hay respuesta, derivar a atención especializada (D).
- National Collaborating Centre for Women’s and C ildren’s Healt (UK). Constipation in C ildren and Young People: Diagnosis and Management of Idiopathic Childhood Constipation in Primary and Secondary Care [Internet]. London: RCOG Press; 2010 [citado 3 de mayo de 2014]. Recuperado a partir de: http://www.ncbi.nlm.nih.gov/books/NBK65365/
- Ladenhauf HN, Stundner O, Spreitzhofer F, Deluggi S. Severe hyperphosphatemia after administration of sodium-phosphate containing laxatives in children: case series and systematic review of literature. Pediatr Surg Int. 2012;28:805-14.
estimulante [K]
- Si no existe respuesta, añadir laxantes estimulantes, de elección picosulfato y senósidos,y alternativo el bisacodilo (tabla 7). las Recomendaciones están basadas en la experiencia clínica (GR C), normalmente en pautas cortas de rescate ante el temor de producir dependencia, tolerancia y colon catártico, extremo este que no ha sido confirmado en estudios controlados en tratamientos a largo plazo2.
- National Collaborating Centre for Women’s and C ildren’s Healt (UK). Constipation in C ildren and Young People: Diagnosis and Management of Idiopathic Childhood Constipation in Primary and Secondary Care [Internet]. London: RCOG Press; 2010 [citado 3 de mayo de 2014]. Recuperado a partir de: http://www.ncbi.nlm.nih.gov/books/NBK65365/
laxante estimulante [M]
- Si existe intolerancia al PEG, sustituir por estimulantes (tabla 7). Si nuevamente no hay respuesta añadir lactulosa.
atención especializada [D]
- En el caso de que la existencia de signos de alarma, se derivará directamente a atención especializada o se realizará tratamiento especifico. Los signos de alarma también pueden aparecer en cualquier momento de la evolución del paciente.
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
- Hyman PE, Milla PJ, Benninga MA, Davidson GP, Fleisher DF, Taminiau J. Childhood functional gastrointestinal disorders: neonate/toddler. Gastroenterology.2006;130:1519-26.
- Si nuevamente no existe respuesta sustituir por lactulosa (tabla 7). Se puede usar desde el mes de edad, es mas efectiva que placebo y que lubricantes en mayores de dos años 25. Si no existe respuesta se debe derivar a atención especializada.
- Thomson MA, Jenkins HR, Bisset WM, Heuschkel R, Kalra DS, Green MR, et al. Polyethylene glycol 3350 plus electrolytes for chronic constipation in children: a double blind, placebo controlled, crossover study. Arch Dis Child. 2007;92:996-1000.
3-6 meses. Medidas complementarias.
Suspensión paulatina [N]
- Si al final existe respuesta, se debe mantener el tratamiento con el laxante que haya respondido. Idealmente PEG o lactulosa. No está claro la duración idónea (no existen ensayos clínicos con tiempo mayor de dos meses de tratamiento), en general se admite que mínimo dos meses hasta la solución de los síntomas, que suele ser entre 3-6 meses, con suspensión paulatina (GR C). Una vez solucionado el estreñimiento se recomienda realización de ejercicio, ingesta normal de fibra y líquidos para la edad del paciente (GR B). No está recomendado de rutina el tratamiento conductual, ni siquiera cuando existe encopresis añadida26, biofeed-back ni multidisplinar de rutina1,2, sólo en los casos rebeldes.
- Brazzelli M, Griffiths PV, Cody JD, Tappin D. Behavioural and cognitive interventions with or without other treatments for the management of faecal incontinence in children. Cochrane Database Syst Rev. 2011;:CD002240.
- Tabbers MM, Dilorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, et al. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations From ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr. 2014;58:265-81.
- National Collaborating Centre for Women’s and C ildren’s Healt (UK). Constipation in C ildren and Young People: Diagnosis and Management of Idiopathic Childhood Constipation in Primary and Secondary Care [Internet]. London: RCOG Press; 2010 [citado 3 de mayo de 2014]. Recuperado a partir de: http://www.ncbi.nlm.nih.gov/books/NBK65365/